- Статистика ревматоидного артрита
- Ревматоидный артрит может быть более опасным, чем проблемы с сердцем
- Д-р Браун поделился с нами новым подходом для лечения ревматоидного артрита
- Научное доказательство такого подхода
- Факторы, связанные с Вашим успехом в этой программе
- Пересмотренный метод без антибиотиков
- Кардинальные изменения образа жизни
- Ранние эмоциональные травмы преобладают у людей с ревматоидным артритом
- Необычайный дефицит витамина D у людей с ревматоидным артритом
- Низкие дозы налтрексона
- Рекомендации по питанию
- Упражнения при ревматоидном артрите
- Как контролировать боль?
- Самые безопасные противовоспалительные средства, которые вы можете использовать от боли
- Если более безопасные противовоспалительные средства не помогают, попробуйте это …
- Предупреждение: эти лекарства значительно увеличивают риск возникновения язвы
- Как узнать, есть ли у вас риск побочного эффекта от НПВП
- Преднизон
- Как узнать, когда следует прекратить прием лекарств
- Оценка для определения и последующих действий в связи с ревматоидным артритом
- Критерии классификации ревматоидного артрита
- Ваши руки — ключ к диагностике РА
- Радиологические изменения
- Лабораторная оценка
- Врачи, использующие этот протокол
- ПРИЛОЖЕНИЕ ПЕРВОЕ: Инфекционная причина ревматоидного артрита
- Культура микоплазм суставов
- Свидетельства о животных для Протокола
- Почему используется миноциклин
- Клинические исследования
- ПРИЛОЖЕНИЕ ВТОРОЕ: Убедитесь, что вы прошли тестирование на фибромиалгию
- Признаки и симптомы фибромиалгии
- Расположение боли
- Лечение фибромиалгии
- ПРИЛОЖЕНИЕ ТРЕТЬЕ: Лечение антибиотиками миноцином
- Важные факторы, которые следует учитывать при использовании миноцина
- Клиндамицин
- Что делать, если Вам не помогает данный руководство?
- Источники
Ревматоидный артрит поражает около 1% населения планеты и не менее 2 миллионов Россиян страдают от ревматоидного артрита и их количество постоянно растёт. Это гораздо более разрушительная болезнь, чем считали ранее. Большинство пациентов с ревматоидным артритом со временем теряют свою трудоспособность.
Статистика ревматоидного артрита
У менее 1% людей с этим заболеванием происходит спонтанная ремиссия. 50-70% людей получают инвалидность в течение пяти лет после начала заболевания, а половина из них перестанет работать в течение 10 лет. Годовые затраты на борьбы с этим заболеванием только в России составляет более 5 млр. рублей.
Это достаточно печальная статистика, которая заставила нас искать альтернативные методы лечения ревматоидного артрита. За годы нашей работы мы исследовали более 5 000 пациентов с ревматическими заболеваниями, в том числе СКВ, склеродермией, полимиозитом и дерматомиозитами.
Примерно 15% этих пациентов были потеряны для последующей деятельности и по какой-либо причине так и не продолжили лечение. Остальные пациенты, показали 60-90% вероятность улучшения на этой схеме лечения.
Эти цифры довольно резко контрастируют с традиционной статистикой, указанной выше, и конечно, мы хотим поделиться с Вами своим опытом ниже.
Ревматоидный артрит может быть более опасным, чем проблемы с сердцем
Тридцать лет назад, один исследователь сделал вывод, что человек, у которого обнаружили ревматоидный артрит в возрасте до 50 лет, проживёт в среднем на 18 лет меньше своих коллег. Большинство специалистов считают, что исключения из этого правила почти не встречаются.
Некоторые эксперты считают, что термин «случайная ремиссия» не должен использоваться для описания любого современного лечения ревматоидного артрита, а также обзор современных методов лечения показывает, что медицинская наука не в состоянии значительно улучшить самочувствие и показать достаточно хорошие показатели в лечении этого заболевания.
Д-р Браун поделился с нами новым подходом для лечения ревматоидного артрита

Мы впервые узнали о подходе доктора Брауна в 2000 году, когда прочёл его книгу. К сожалению, доктор Браун умер от рака простаты.
Мое применение протокола доктора Брауна немного изменилось с тех пор, как я начал его внедрять. Сначала я внимательно следил за работой доктора Брауна, то есть он почти ничего не менял в своем протоколе. Единственное изменение, которое он вносил, — это использование миноцина вместо тетрациклина. Я считаю, что был одним из первых врачей, которые рекомендовали миноцин, и сегодня большинство людей, использующих их протокол, используют миноцин.

В 1939 году доктор Сабин, открывший вакцину против полиомиелита, впервые сообщил, что хронический артрит у мышей вызывается микоплазмой. Он предположил, что этот агент может вызвать ревматоидный артрит у людей. Доктор Браун работал с доктором Сабином в Институте Рокфеллера.

Д-р Браун является сертифицированным ревматологом, который окончил медицинскую школу Джонса Хопкинса. Он был профессором медицины в университете Джорджа Вашингтона до 1970, а также был председателем «Института артрита». Он опубликовал более 100 статей в рецензируемых научных журналах и был в состоянии помочь более 10 000 пациентам, когда начал использовать эту программу. С 1950 года и до самой смерти в 1989 году, он и другие его последователи пользовались этой программой и получали достаточно хорошие показатели выздоровления.
Д-р Браун обнаружил, что хорошие результаты достигаются, в среднем, в течение 1-2 лет интенсивного лечения. Мы консультировали около 5 000 пациентов и обнаружили, что диетические изменения ускоряют скорость выздоровления до нескольких месяцев. Мы не можем пропустить этот достаточно серьёзный шаг этой программы.
Тем не менее, время до полного излечения может варьироваться от нескольких месяцев до нескольких лет. В тяжёлых случаях для получения более устойчивых результатов может потребоваться от 3 до 5 лет. Новаторский подход доктора Брауна представляет собой безопасную, нетоксичную альтернативу многим обычным схемам лечения артрита.
Диетические изменения являются абсолютно необходимым компонентом данного протокола. Оригинальный метод лечения доктора Брауна вызывал в самом начале лечения ухудшение симптомов артрита, затем следовало постепенное оздоровление. Ухудшение может длиться от двух до шести месяцев. Реализация наших диетических рекомендаций, позволила сократить время этой реакции в большинстве случаев.
По нашему опыту, почти 80% людей почувствуют улучшение после начала занятий по этой программе. Тем не менее, примерно у 5% симптомы будут ухудшаться и потребуется ввести общепринятые агенты, такие как метотрексат, чтобы облегчить симптомы заболевания.
Научное доказательство такого подхода
Окончательное научное обоснование лечения ревматоидного артрита «Миноциклином» пришло с исследованием MIRA в Соединённых Штатах. Это было двойное слепое рандомизированное плацебо-контролируемое испытание, которое проводилось через шесть университетских центров, связанных с 200 пациентами в течение почти одного года. Они использовали дозировку 100 мг дважды в день, и она была значительно выше, чем та, что большинство врачей использует в наши дни. В исследовании также не использовали никаких дополнительных антибиотиков или диетических рекомендаций. У 55% пациентов состояние улучшилось.
Это исследование, служит доказательством для тех современных врачей, которые рассматривали эту схему лечения ревматоидного артрита в качестве альтернативы, и использовали её только в крайних случаях.
Доктор Браун считал, что хронические микоплазменные инфекции вызывают ревматоидный артрит и утверждал, что большинство ревматических заболеваний должны реагировать на их лечение. Он и другие врачи использовали эту терапию для СКВ, анкилозирующего спондилита, склеродермии, дерматомиозита и полимиозита.
Доктор Ослер был одним из самых уважаемых и известных врачей своего времени (1849 — 1919), и многие считают его непревзойдённым врачом современности. Отрывок из его комментария к его интервью, предоставляет полезный взгляд на применение альтернативных медицинских парадигм:
«Ослер хотел предостеречь нас от высокомерия, полагая, что только наши текущие медицинские практики могут принести наибольшую пользу пациенту. Он понимал, что новые научные идеи возникают из пока ещё недоказанных убеждений. Хотя он принимал все меры, чтобы защитить общественность от мошенничества и шарлатанов, он стимулировал альтернативные исследования во всех терапевтических подходах, которые могут быть полезными для пациентов».
Факторы, связанные с Вашим успехом в этой программе
Есть много факторов, которые повлияют на Ваш успех в этой программе. Давайте рассмотрим их?
- Чем моложе Ваш возраст, тем больше у Вас шансов на излечение.
- Чем точнее Вы будете следовать нашему плану питания, тем больше шансов добиться улучшения, и тем меньше шансов получить серьёзный всплеск заболевания.
- Курение отрицательно влияет на выздоровление.
- Чем дольше у Вас эта болезнь, тем труднее будет выздоровление.
Пересмотренный метод без антибиотиков
Несмотря на то, что на протяжении почти десяти лет я проводил обзор его подхода к применению антибиотиков, моя главная цель — сосредоточиться на естественных методах лечения. Приведенный ниже график — это мой обзор этого протокола лечения РА без применения антибиотиков, который основан на моем опыте лечения более 3000 пациентов с ревматическими заболеваниями в моей клинике.
Если вы заинтересованы в обзоре или рассмотрении антибиотического метода доктора Брауна, я включил краткое изложение его работы и доказательства в пользу этого в приложении.
Кардинальные изменения образа жизни
Улучшение вашей диеты с помощью комбинации моих рекомендаций по питанию и вашего типа питания имеет решающее значение для вашего успеха. Кроме того, есть некоторые общие принципы, которые, по-видимому, применимы ко всем типам питания, а именно:
- Исключите сахар, особенно фруктозу и большинство злаков. Для некоторых людей было бы лучше ограничить потребление фруктов небольшими количествами.
- По возможности ешьте органические, высококачественные, необработанные продукты местного производства.
- Ешьте как можно более сырую пищу
- Употребляйте достаточно высококачественных жиров омега-3 животного происхождения. Масло криля оказывается очень полезным, если его регулярно принимать в сочетании с 4 мг астаксантина, который является очень мощным биофлавоноидным антиоксидантом, полученным из водорослей.
- 4 мг астаксантина в день особенно важны для тех, кто принимает преднизон, поскольку астаксантин обеспечивает отличную защиту от катаракты и возрастной дегенерации желтого пятна.
- Включите регулярные упражнения в свой распорядок дня
Ранние эмоциональные травмы преобладают у людей с ревматоидным артритом
У подавляющего большинства пациентов мы нашли некоторый тип эмоциональной травмы, который произошёл с ними в самом начале их жизни, в раннем возрасте, пока их сознание не было сформировано (5-6 лет). Тем не менее, травма может возникнуть в любом возрасте, и она всегда имеет глубоко отрицательное воздействие.
Если конкретные эмоциональные оскорбления не рассматриваются с помощью эффективных методик лечения, то основной эмоциональный триггер будет продолжать гореть, распространяя разрушительный процесс, что приведёт к серьёзным аутоиммунным заболеваниям, таким как ревматоидный артрит в дальнейшей жизни.
В некоторых случаях, появление ревматоидного артрита может быть вызвано инфекцией, и на своём опыте мы заметили, что эта инфекция обычно приобретается, когда человек находится в стрессовом состоянии, которое вызывает нарушает баланс в организме, что в свою очередь ослабляет иммунную систему.
Таким образом, очень важно иметь эффективный инструмент для решения эмоциональных травм. В нашей практике, наиболее распространённой формой лечения является Техника Эмоциональной Свободы (ТЭС).
Хотя техники ТЭС можно научиться в домашних условиях, важно проконсультироваться с профессионалом, чтобы получить навыки, необходимые для использования в лечении и использовании этого удивительного инструмента.
Необычайный дефицит витамина D у людей с ревматоидным артритом
В начале 21 века была поднята волна внимания к важности и ценности витамина D, особенно в лечении аутоиммунных заболеваний, таких как РА.
С моей точки зрения, сегодня практически преступно небрежно лечить людей с РА и не контролировать их уровень витамина D на регулярной основе, чтобы убедиться, что он находится в терапевтическом диапазоне 65-80 нг / мл.
Это настолько важно, что анализы крови нужно делать каждые две недели, чтобы дозу можно было корректировать в соответствии с этим диапазоном. Большинству взрослых с нормальным весом следует начинать с 10 000 единиц витамина D в день.
Низкие дозы налтрексона
Что-то новое, что было добавлено в протокол, — это низкие дозы налтрексона, я призываю всех, у кого есть РА, попробовать это. Это дешево и нетоксично, и у меня есть много медицинских отчетов, подтверждающих его невероятную эффективность в предотвращении приема всех опасных лекарств от артрита.
Хотя с медицинской точки зрения и критически это не является естественной терапией, было показано, что она приносит большое облегчение и НАМНОГО безопаснее, чем токсичные лекарства, которые обычно используются почти всеми ревматологами.
Рекомендации по питанию
Ограничение в употреблении сахара является одним из важнейших элементов программы лечения. Сахар имеет несколько существенных негативных влияний на ваш организм. В первую очередь, он увеличивает уровень инсулина, который является основной причиной почти всех хронических заболеваний. Он также увеличивает размножение неблагоприятной флоры в вашем кишечнике.
По нашему опыту, если Вы не в состоянии уменьшить потребление сахара, у Вас гораздо меньше шансов на выздоровление. Обратите внимание, что основным источником калорий у современного человека в цивилизованном мире является кукурузный сироп фруктозы из лимонадов и прохладительных напитков. Один из первых шагов которые можно предпринять, так это отказаться от всех видов лимонадов и прохладительных напитков, заменив их чистой, питьевой водой.
Упражнения при ревматоидном артрите
Чрезвычайно важно тренировать и тонизировать мышцы суставов. Эксперты говорят нам, что неиспользование приводит к истощению и слабости мышц. Кроме того, неподвижность может привести к контрактурам суставов и потере диапазона движений (ROM). Желательно, чтобы упражнения ROM были пассивными.
Есть свидетельства того, что упражнения пассивной ROM увеличивают количество лейкоцитов (WBC) в суставах.
Если суставы жесткие, перед тренировкой следует размяться и разогреться. Если у вас воспалены суставы, очень полезно приложить лед за десять минут до тренировки.
Воспаленные суставы очень легко повредить неправильные упражнения, так как они очень уязвимы, поэтому вы должны быть осторожны. Люди с артритом должны поддерживать тонкий баланс между отдыхом и активностью и должны избегать действий, которые усиливают боль в суставах. Вам следует избегать любых упражнений, которые могут повредить уязвимые суставы.
Общее эмпирическое правило состоит в том, что если ваша боль длится более часа после того, как вы закончили тренировку, вам следует замедлить темп или выбрать другую форму упражнений. Вспомогательные устройства также помогают снизить давление на пораженные суставы. Многим пациентам необходимо этим воспользоваться.
Конечно, также важно поддерживать в форме сердечно-сосудистую систему. Еще одно соображение, которое следует учитывать при ходьбе в правильной обуви.
Если ваша болезнь позволяет это, было бы хорошо начать программу Peak Fitness, которая предназначена для достижения оптимального здоровья.
Как контролировать боль?
Одной из основных проблем, связанных с ревматоидным артритом, это болезненные ощущения. Традиционное лечение, как правило, включает в себя использование очень опасных препаратов, таких как преднизолон, метотрексат и лекарств, которые препятствуют факторам некрозов опухолей, такие как энбель.
Наша с Вами цель состоит в том, чтобы реализовать изменения в образе жизни, описанные выше как можно скорее, для того, чтобы Вы могли приступить к сокращению этих токсичных и опасных препаратов, которые абсолютно ничего не делают для лечения причин заболевания.
Однако, если болезненные ощущения не пройдут, Вы можете уйти в депрессивное состояние, которое может ухудшить Вашу иммунную систему и вызвать вспышку ревматоидного артрита. Таким образом, цель состоит в том, чтобы:
«Жить максимально комфортно и безболезненно, насколько это возможно с наименьшим количеством лекарств и препаратов».
Самые безопасные противовоспалительные средства, которые вы можете использовать от боли
Очевидно, что самые безопасные лекарства, которые используются против боли являются неацетилированные салицилаты, такие как:
- салицилат натрия;
- холинсалицилат (сахол);
- салициламид;
- долобид (дифлунизал);
- дисалцид;
- трилисат.
Препараты с этими компонентами выписываются по рецепту. Даже если есть почечная недостаточность, они могут помочь Вам, так как минимально вмешиваются в работу простагландинов. Кроме того, они не будут ухудшать ингибирование тромбоцитов у тех пациентов, у который есть риск развития инсульта или болезни сердца.
В отличие от аспирина, они не увеличивают образование продуктов липоксигеназы — опосредованного метаболизма арахидоновой кислоты. По этой причине, у них меньше шансов вызвать реакцию гиперчувствительности. Эти препараты были безопасно использованы у пациентов с обратимыми обструктивными болезнями дыхательных путей и гиперчувствительностью к аспирину.
Они также гораздо мягче воздействуют на желудок, чем другие нестероидные противовоспалительные препараты, поэтому они подойдут Вам в случае проблем с желудком, в том числе и язвы желудка. К сожалению, все эти преимущества уравновешиваются тем, что они не могут быть столь же эффективным, как и другие агенты и их гораздо тяжелее подобрать. Вы должны употреблять не более 1,5-2 граммов два раза в день. Звон в ушах или звон в одном ухе – довольно частое побочное явление употребления неацетилированных салицилатов.
Вы должны знать об этом осложнении и знать, что если шум в ушах не исчезнет, вам следует прекратить прием лекарства на день и начать с дозы, которая составляет половину таблетки в день. Вы можете повторять это, пока не найдете дозу, снимающую боль и не вызывающую шума в ушах.
Если более безопасные противовоспалительные средства не помогают, попробуйте это …
Если неацетилированные салицилаты не работают, есть альтернативы НПВП, которые вы можете попробовать. Релафен, Дайпро, Вольтарен, Мотрин, Напросин, Мекломен, Индокрин, Орудис и Толецин являются одними из наиболее токсичных или могут вызвать осложнения. Вы можете поэкспериментировать с ними и посмотреть, какой из них вам больше подходит.
Если цена является проблемой, вы можете использовать общий ибупрофен в дозе более 800 мг. К сожалению, недавние исследования показывают, что этот препарат очень вреден для ваших почек.
Учтите, что они намного опаснее антибиотиков или неацетилированных салицилатов.
Если вы принимаете эти лекарства, вам следует сдавать анализ крови на СМА не реже одного раза в год. Кроме того, вам следует контролировать уровень калия в сыворотке крови, если вы принимаете ингибитор АПФ, поскольку эти лекарства могут вызвать повышение уровня калия. Вам также следует следить за функцией почек. Тест SMA покажет любые отклонения в печени, которые могут быть вызваны лекарствами.
Эти препараты также могут влиять на метаболизм простагландинов и вызывать папиллярный некроз и хронический интерстициальный нефрит. Ваши почки нуждаются в сосудосуживающем простангландине (PGE2 и простациклин), чтобы противодействовать воздействию сильных сосудосуживающих гормонов, таких как ангиотензин II и катехоламины. НПВП снижают синтез простагландинов, ингибируя циклооксигеназу, что приводит к сужению почечных артериол, ведущих к почкам.
Предупреждение: эти лекарства значительно увеличивают риск возникновения язвы
Первый нестероидный противовоспалительный препарат, индометацин, был представлен в 1963 году. В настоящее время доступно более 30 препаратов этого типа. Релафен — одна из лучших альтернатив, поскольку он, по-видимому, меньше вызывает дисбактериоз кишечника. Вам следует особенно внимательно следить за функцией почек на регулярной основе. Важно понимать и принимать риски, связанные с этими более токсичными лекарствами.
Каждый год они наносят столько вреда желудочно-кишечному тракту, что убивают от 2000 до 4000 человек только ревматоидным артритом. Это равняется десяти людям в ДЕНЬ . В любой момент времени от 10 до 20 процентов людей, получающих терапию НПВП, страдают язвой желудка.
Если вы принимаете НПВП, у вас примерно в три раза выше риск развития серьезных побочных эффектов со стороны желудочно-кишечного тракта, чем у тех, кто их не принимает.
Примерно 1,2 процента пациентов, принимающих НПВП, госпитализируются из-за серьезных желудочно-кишечных проблем за год воздействия. Исследование, проведенное с участием пациентов, принимающих НПВП, показало, что опасное для жизни осложнение было первым признаком язвы более чем у половины участников.
Исследователи обнаружили, что препараты подавляют выработку простациклина, необходимого для расширения кровеносных сосудов и подавления свертывания крови. Предыдущие исследования показали, что мыши, генетически модифицированные таким образом, чтобы не могли должным образом использовать простациклин, были склонны к развитию проблем со свертыванием крови.
Любой человек с повышенным риском сердечно-сосудистых заболеваний должен явно избегать приема этих типов лекарств. Осложнения язвы, безусловно, представляют опасность для жизни, однако сердечные приступы встречаются гораздо чаще и опасны, особенно у пожилых людей.
Как узнать, есть ли у вас риск побочного эффекта от НПВП
Анализ ваших факторов риска может помочь определить, будете ли вы подвергаться высокому риску развития этих осложнений. Если у вас есть одно из следующего, вы, вероятно, подвержены повышенному риску побочных эффектов от этих лекарств:
- Пожилой возраст
- Язвенная болезнь в анамнезе
- Алкогольная зависимость
- Курильщик
- Одновременный прием кортикостероидов или преднизона
- Инвалидность
- Использование более токсичных НПВП
Преднизон
Обсуждаемый выше класс препаратов называется нестероидными противовоспалительными препаратами (НПВП). Если они не в состоянии контролировать боль, то вступает в употребление преднизолон. Это стероидный препарат, который чреват побочными эффектами.
Если вы принимаете большие дозы преднизона в течение длительного времени, у вас почти гарантированно разовьются следующие проблемы:
- Остеопороз
- Перепады
- Диабет
- Язвы
- Реактивация герпеса
- Бессонница
- Гипертония
- Камни в почках
Вы можете быть уверены, что каждый раз, когда вы принимаете дозу преднизона, ваши кости слабеют. Чем больше доза и продолжительность приема преднизона, тем выше вероятность развития этих проблем.
Однако, если вам удастся снизить дозу до 5 мг или меньше, это не вызовет проблемы.
Обычно это одно из первых лекарств, которое следует прекратить принимать, пока не позволят симптомы.
Обратите внимание, что уровень кортизола в крови самый высокий между 3 и 9 часами утра. Поэтому безопаснее принимать преднизон утром. Это минимизирует подавление в системе гипоталамус-гипофиз-надпочечники.
Вы также должны быть обеспокоены повышенным риском развития язвенной болезни при использовании этого препарата вместе с нестероидными противовоспалительными препаратами. Если вы принимаете эти два препарата вместе, у вас в 15 раз выше риск развития язвы.
Если вы уже принимаете преднизон, будет полезно получить рецепт на таблетки по 1 мг, чтобы вы могли как можно скорее отказаться от приема преднизона. Обычно дозу можно снизить до 1 мг в неделю. При рецидиве симптомов дальнейшее снижение дозы преднизона не показано.
Как узнать, когда следует прекратить прием лекарств
В отличие от традиционных методов лечения ревматоидного артрита, мой протокол разработан для устранения основной причины проблемы. Так что в конечном итоге лекарства, которые будут использоваться во время программы, будут постепенно отменены.
Следующие критерии могут помочь определить, когда пациент находится в стадии ремиссии, и можно рассмотреть возможность употребления наркотиков: *
- Уменьшение продолжительности утренней скованности, не более 15 минут.
- Нет боли в покое
- Слабая или совсем без боли или нежности при движении
- Отсутствие воспаления суставов
- Нормальный уровень энергии
- Снижение СОЭ не более чем до 30
- Нормализация вашего CBC. Обычно ваш HGB, HCT и MCV поднимаются до нормы, и ваш «псевдодефицит железа» исчезает.
- АНА, РФ и АСО возвращаются в норму
Если вы прекратите прием лекарств до того, как будете соответствовать этим критериям, существует большой риск повторения болезни.
Если вы соответствуете критериям, то можете попробовать прекратить прием противовоспалительных препаратов и мониторинг приступов. Если через полгода приступов не было, прекратите прием клиндамицина.
Если в течение следующих шести месяцев улучшения все еще будут наблюдаться, вы можете прекратить использование Minocin и регулярно проверяться. Если симптомы повторяются, лучше всего возобновить лечение вышеупомянутым антибиотиком.
Оценка для определения и последующих действий в связи с ревматоидным артритом
Если вы прошли обследование и прошли курс лечения у одного или нескольких сертифицированных ревматологов, вы можете быть уверены, что соответствующее обследование было проведено. В отличие от традиционных методов лечения, которые не работают в долгосрочной перспективе, традиционный диагноз почти всегда превосходен, и как только вы поставите диагноз, вы можете приступить к программе лечения, описанной выше.
Если вас не обследовал специалист, важно, чтобы вы сделали это, чтобы определить, действительно ли у вас ревматоидный артрит.
Не забудьте внимательно просмотреть Приложение 2, так как вы хотите убедиться, что фибромиалгии нет.
Имейте в виду, что боль в суставах может быть ранним проявлением 20-30 различных клинических проблем.
Сюда входят не только ревматические заболевания, но также нарушения обмена веществ, инфекционные и злокачественные новообразования. Ревматоидный артрит — это клинический диагноз, для которого не существует отдельного теста или группы лабораторных тестов, которые можно было бы считать подтверждающими.
Критерии классификации ревматоидного артрита
- Утренняя скованность: Утренняя скованность в суставах и вокруг них сохраняется не менее часа, прежде чем будет замечено максимальное улучшение.
- Артрит трех или более суставов: по крайней мере, в трех из них должно одновременно наблюдаться набухание мягких тканей или синовиальной жидкости (а не только рост костей), наблюдаемое врачом. 14 возможных суставных областей: проксимальный межфаланговый (PIP), пястно-фаланговый (MCF), запястья, локти, колени, робиллы и плюсне-фаланговые суставы (MTF).
- Артрит суставов рук : проявляется отеком по крайней мере в одной из следующих областей суставов: запястья, пястно-фаланговых (MCF) или проксимальных межфаланговых (PIP).
- Симметричный артрит: одновременное поражение одних и тех же областей суставов (как в критерии 2) с обеих сторон тела, двустороннее поражение проксимальных межфаланговых (PIP), метакапорфаланговых (MCF) или плюснефаланговых (MTF) суставов допускается даже при несоблюдении симметрии. абсолютный. Недостаточно симметрии, чтобы исключить диагноз РА.
- Ревматоидные узелки; Подкожные узелки на костных выступах, на разгибательных поверхностях или в околоскуставных областях, наблюдаемые врачом. Только у 25% пациентов с РА появляются узелки, и это обычно проявляется поздно.
- Ревматоидный фактор в сыворотке: демонстрация положительного «ревматоидного фактора» в сыворотке любым методом, который был положительным у менее чем 5 процентов нормальных контрольных субъектов. Тест дает положительный результат только в 30-40% случаев в первые несколько месяцев РА.
Вы также должны убедиться, что первые четыре симптома, перечисленные в таблице выше, присутствуют в течение шести или более месяцев. Эти критерии чувствительны на 91–94 процента и точны на 89 процентов для диагностики ревматоидного артрита.
Однако эти критерии были разработаны для классификации, а не для диагностики. Диагноз должен быть поставлен на основании клинических данных. Важно подчеркнуть, что многие пациенты с отрицательными серологическими тестами могут иметь сильную патологическую картину ревматоидного артрита.
Ваши руки — ключ к диагностике РА
В некотором смысле руки являются признаком ревматоидного артрита. Если у вас полностью отсутствует поражение кисти и запястья даже из истории болезни, диагноз ревматоидного артрита сомнительный. Когда ревматоидный артрит начинает развиваться, он редко поражает бедра и лодыжки.
Пястно-фаланговые, проксимальные межфаланговые суставы и лучезапястные суставы являются первыми суставами, в которых развиваются симптомы. Остеоартрит обычно поражает суставы, расположенные близко к вам (DIP-суставы), в то время как RA часто поражает суставы, ближайшие к запястью (PIP), такие как суставы.
Утомляемость может присутствовать до появления суставных симптомов, а утренняя скованность является чувствительным индикатором ревматоидного артрита. Увеличение жидкости в суставах и вокруг них может вызвать скованность. Их суставы теплые, но кожа редко бывает красной.
Когда в суставах появляются излияния, вы должны держать их согнутыми под углом от 5 до 20 градусов, так как полное их разгибание может быть очень болезненным.
Радиологические изменения
Общие радиологические изменения ревматоидного артрита в ладони и рентгеновские снимки запястья, которые должны включать эрозии или локализованную или более выраженную декальцификацию кости в пораженных суставах (одни только остеоартритические изменения не возникают).
Примечание. Вы должны соответствовать четырем из семи перечисленных критериев. Любой из первых четырех критериев должен присутствовать не менее шести месяцев. Не исключены пациенты с двумя клиническими диагнозами. Ревматоидный артрит не следует классифицировать как классический, определенный или вероятный.
Лабораторная оценка
Общая лабораторная оценка должна включать исходное СОЭ, общий анализ крови, SMA, U / A, 25 гидроксивитамин D и титр ASO. Вы также можете включить титрование RF и ANA, чтобы объективно задокументировать улучшение в результате терапии. Однако это редко помогает в оценке.
Контрольные визиты могут быть каждые два-четыре месяца, в зависимости от степени заболевания и простоты теста.
Исключением будет тест на витамин D, который следует проводить каждые две недели, пока ваш уровень 25-гидрокси-витамина D не станет между 65 и 80 нг / мл.
Многие пациенты с ревматоидным артритом имеют гипохромный, микроцитарный BCC, который очень напоминает дефицит железа, но не имеет никакого отношения к нему. Вероятно, это связано с тем, что воспаление при ревматоидном артрите не позволяет костному мозгу правильно использовать железо.
Важно отметить, что этот тип анемии НЕ реагирует на железо и что при введении железа ситуация может быть намного хуже, поскольку железо является очень сильным окислительным стрессором. Уровень ферритина, как правило, является наиболее надежным индикатором того, сколько железа хранится в организме. К сожалению, это также белок-реагент, который будет повышаться каждый раз при повышении СОЭ. Это делает ферритин очень нестабильным тестом для пациентов с РА.
Врачи, использующие этот протокол
Roadback.org — старейшая организация, продвигающая эту работу, и организация доктора Броу, с которой они первоначально работали. Они являются отличным источником информации для поиска медицинских специалистов, использующих этот метод.
ПРИЛОЖЕНИЕ ПЕРВОЕ: Инфекционная причина ревматоидного артрита
Совершенно очевидно, что аутоиммунитет играет чрезвычайно важную роль в прогрессировании ревматоидного артрита. Большинство исследователей-ревматологов считают, что ревматоидный артрит вызывается инфекционным агентом.
Исследователи предложили следующие инфекционные агенты:
- Лимфотропный вирус Т-клеток человека I типа
- Вирус краснухи
- Цитомегаловирус
- Герпесвирус
- Микоплазма
Этот обзор будет сосредоточен на доказательствах, подтверждающих гипотезу о том, что микоплазма является этиологическим агентом ревматоидного артрита.
Микоплазмы — самые маленькие самовоспроизводящиеся прокариоты. В отличие от классических бактерий, они не имеют жесткой клеточной стенки и намного меньше известных организмов, способных к внеклеточному существованию. Их считают паразитами человека, животных и растений.
Культура микоплазм суставов
Микоплазмы имеют ограниченные биосинтетические возможности, их очень трудно культивировать и выращивать из синовиальных тканей. Им нужна сложная питательная среда или тесные паразитарные отношения с клетками животных. Это приводит к неудачам, с которыми сталкиваются многие исследователи, пытаясь изолировать их от ткани, пораженной артритом.
При реактивном артрите в суставах вместо жизнеспособных организмов находятся иммунные комплексы. Инфекционный агент действительно находится в другом месте. Некоторые исследователи считают, что связывание организма с иммунным комплексом затрудняет получение положительных культур микоплазм.
Несмотря на трудности, некоторые исследователи успешно изолировали микоплазму из синовиальной ткани пациентов с ревматоидным артритом. Британская группа ученых использовала тест на ингибирование лейкоцитов и обнаружила, что две трети их пациентов с ревматоидным артритом инфицированы микоплазмами ферментен. Эти результаты впечатляют, поскольку они не включали наиболее распространенные штаммы микоплазм, такие как M. salivarium, M ovale, M hominis и M. pneumonia.
Финский исследователь сообщил о 100-процентной частоте выделения микоплазм из 27 ревматоидных синовиальных клеток, используемых для модификации методики культивирования. Ни одна из неревматоидных тканей не дала микоплазмы.
Тот же исследователь использовал метод непрямой гемагглютинации и сообщил об антителах к микоплазме у 53 процентов пациентов с окончательным ревматоидным артритом. Другие исследователи, использующие аналогичные методы, вырастили микоплазмы на 80-1000 процентов в испытаниях на людях с ревматоидным артритом.
Ревматоидный артрит также может быть следствием некоторых респираторных инфекций, вызванных микоплазмой.
Исследование более 1000 пациентов позволило выявить артрит почти у 1 процента из них. Эти инфекции могут быть связаны с положительным ревматоидным фактором. Это дает дополнительную информацию о микоплазме как этиологическом агенте ревматоидного артрита. Инфекции генитальной микоплазмы также вызывают септический артрит.
Исследователи из Гарварда смогли вырастить микоплазму или аналогичный организм ureaplasma urealyticum у 63 процентов пациентов с СКВ и только у 4 процентов пациентов с СХУ. Исследователи выбрали CFS, потому что у этих пациентов есть симптомы, похожие на симптомы пациентов с SLE, такие как усталость, артралгия и миалгия.
Свидетельства о животных для Протокола
Полный спектр иммунного ответа человека на ревматоидный артрит (выработка лимфокинов, снижение реактивности лимфоцитов, отложение иммунных комплексов и развитие аутоиммунных реакций) происходит в микоплазме, вызванной артритом животных.
Исследователи выявили как минимум 31 вид микоплазм.
Микоплазма может вызывать экспериментальный артрит у животных от трех дней до месяцев спустя. Кажется, что время зависит от применяемой дозы и вирулентности организма.
Между этими инфекциями и ревматоидным артритом у человека есть определенное сходство.
Микоплазмы вызывают артрит у животных по нескольким причинам. Либо они размножаются непосредственно в суставе, либо вызывают местный иммунный ответ.
Артритогенные микоплазмы также вызывают воспаление артерий у животных по нескольким причинам. Они вызывают неспецифическую цитотоксичность лимфоцитов и антител против лимфоцитов, а также ревматоидный фактор.
Микоплазма явно вызывает хронический артрит у мышей, крыс, домашних птиц, свиней, овец, коз, коров и кроликов. Артрит, по-видимому, является прямым результатом артериальной инфекции культивируемыми микоплазмами.
Реакции горилл очень похожи на реакции людей и других животных, и исследователи показали, что микоплазма может ускорить развитие ревматической болезни у горилл. Одно исследование показало, что антигены микоплазм вырабатываются иммунными комплексами у более крупных человекообразных обезьян.
IgG человека и гориллы очень похожи и экспрессируют почти идентичный ревматоидный фактор (антитела IgM IgG). Исследование показало, что когда микоплазма связывается с IgG, она может вызывать конформационные изменения. Это конформационное изменение приводит к появлению антител IgG, которые могут стимулировать иммунный ответ.
Почему используется миноциклин
Если бы микоплазма была причинным фактором ревматоидного артрита, можно было бы ожидать, что препараты тетрациклинового ряда будут лечить это заболевание. Активность коллагеназы повышается при ревматоидном артрите и, вероятно, играет важную роль в его причине.
Исследователи показали, что тетрациклин и минициклин подавляют лейкоцитарные макрофаги и синовиальную коллагеназу.
Есть много других аспектов тетрациклинов, которые играют важную роль при ревматоидном артрите. Исследователи показали, что миноциклин и тетрациклин замедляют чрезмерное разрушение тканей и резорбцию костей, в то время как доксициклин подавляет переваривание хрящевой ткани человека.
Лечение тетрациклином также может улучшить состояние при ревматическом заболевании за счет уменьшения реакции гиперчувствительности. Минициклин и доксициклин ингибируют фосфолипазы, которые считаются провоспалительными и способны вызывать синовит.
Мициклин — более мощный антибиотик, чем тетрациклин, и он лучше проникает в ткани.
Эти характеристики изменили лечение ревматических заболеваний и заменили миноциклин тетрациклином. Миноциклин может принести пользу пациентам с ревматоидным артритом благодаря своим иммуномодулирующим и иммунодепрессивным свойствам. Исследования in vitro показали снижение продукции нейтрофилов реактивных кислородных промежуточных соединений в сочетании с хемотаксисом и фагоцитозом нейтрофилов.
Миноциклин также снижает частоту и тяжесть синовита на животных моделях артрита. Улучшение не зависело от действия миноциклина на коллагеназу. Еще одна вещь, которая была продемонстрирована в отношении миноциклина, заключается в том, что он увеличивает внутриклеточную концентрацию кальция, которая ингибируется Т-клетками.
Похоже, что люди с антигеном DR4 класса II комплекса гистосовместимости (MHC) предрасположены к развитию ревматоидного артрита.
Инфекционный агент, вероятно, каким-то образом взаимодействует с этим специфическим антигеном, что вызывает ревматоидный артрит. Существуют убедительные доказательства роли Т-клеток в этом взаимодействии.
Таким образом, миноциклин может подавлять ревматоидный артрит, изменяя поток кальция от Т-клеток и экспрессию Т-клеток, полученных из связывающих коллаген белков. Миноциклин подавляет гиперчувствительность у пациентов с синдромом Рейтера, и исследователи также успешно использовали миноциклин для лечения артрита и утренней скованности, вызванных синдромом Рейтера.
Клинические исследования
В 1970 году исследователи из Бостонского университета провели небольшое рандомизированное плацебо-исследование, чтобы определить, может ли тетрациклин лечить ревматоидный артрит. Они использовали 250 мг тетрациклина в день.
Их исследование не показало улучшения после одного года лечения тетрациклином. Есть несколько факторов, которые могут объяснить вашу неспособность получать прибыль.
В их исследовании участвовали только 27 пациентов в течение годичного исследования, и только 12 из них получали тетрациклин, поэтому несоблюдение режима лечения могло быть фактором. Кроме того, ни один из пациентов не страдал тяжелым артритом. Пациенты исключались из исследования, если они получали какую-либо антиретивную терапию.
Финские исследователи использовали лимециклин для лечения реактивного артрита при инфекциях хламидиоза и трахомы. Их исследование сравнивало действие лекарства у пациентов с двумя другими инфекциями реактивного артрита: Yersinia и Campylobacter.
Лимециклин вызывал более короткое течение болезни у пациентов с артритом, вызванным хламидиозом, но не влиял на другие инфекции, связанные с реактивным артритом. Позже исследователи опубликовали результаты, свидетельствующие о том, что лимфоциклин достигает своего эффекта благодаря неантимикробным действиям. Они предположили, что это работает, предотвращая окислительную активацию коллагеназы.
Первое испытание миноциклина для лечения ревматоидного артрита у животных и людей было опубликовано Breedveld. В первом опубликованном исследовании на людях Бридвельд лечил десять пациентов в открытом исследовании в течение 16 недель. Он использовал очень высокую дозу 400 мг в день. У большинства пациентов наблюдались побочные эффекты от дозы.
Тем не менее, все пациенты показали улучшение с помощью этого лечения, и все переменные эффективности были значительно улучшены в конце испытания.
Бредвельд расширил свое первоначальное исследование и позже обнаружил аналогичные результаты. Это было 26-недельное двойное слепое плацебо-контролируемое исследование с участием 80 пациентов. Им давали 200 мг два раза в день.
Индекс Ричи суставов и количество опухших суставов (p <0,05) улучшились больше в группе миноциклина, чем в группе плацебо.
Исследователи из Израиля изучали 18 пациентов с тяжелым ревматоидным артритом в течение 48 недель.
У этих пациентов не было улучшений при применении других БПВП. Они перестали давать им ФАРМЕ и начали давать им по 100 мг миноциклина два раза в день. Шесть пациентов не завершили исследование из-за отсутствия улучшений, а еще у троих наблюдались побочные эффекты, такие как головокружение и лейкопения.
Все остальные пациенты улучшились. У трех была полная ремиссия, у трех было значительное улучшение более чем на 50 процентов, а еще у шести было умеренное 25-процентное улучшение количества активных суставов и утренней скованности.
ПРИЛОЖЕНИЕ ВТОРОЕ: Убедитесь, что вы прошли тестирование на фибромиалгию
При ревматоидном артрите необходимо очень внимательно относиться к этому заболеванию, так как это часто бывает сложным заболеванием. Часто боль можно принять за приступ РА.
К этой проблеме нужно относиться агрессивно. Если его игнорировать, вероятность успешного лечения артрита значительно снижается.
Фибромиалгия — очень распространенная проблема. Некоторые эксперты считают, что эта проблема затрагивает 5 процентов людей. Этой проблемой страдают более 12 процентов пациентов отделения физической медицины и реабилитации клиники Мэйо, и это третий по частоте диагноз, устанавливаемый ревматологами в амбулаторных условиях. Фибромиалгия поражает женщин в пять раз чаще, чем мужчин.
Признаки и симптомы фибромиалгии
Одной из основных характеристик фибромиалгии является утренняя скованность, утомляемость и болезненность в нескольких общих местах. Большинство людей с фибромиалгией жалуются на боль во многих частях тела, в среднем от шести до девяти мест. Хотя боль часто описывается как «повсюду», чаще всего она возникает в шее, плечах, локтях, бедрах, коленях и спине.
Точки чувствительности обычно симметричны и расположены по обеим сторонам тела. Болезненные точки часто бывают небольшими (менее дюйма в диаметре) и находятся глубоко внутри мышцы. Их часто можно найти на сайтах, которые очень чувствительны к нормальным людям.
Однако люди с фибромиалгией, в отличие от обычного человека, обычно имеют более высокую чувствительность в этих местах. Тщательная пальпация большого пальца (сразу за белой точкой ногтя) с внешней стороны локтя вызовет чувство дискомфорта. Пациенты с фибромиалгией будут испытывать гораздо более сильную боль и немедленно удалят палец.
Более 70 процентов пациентов описывают боль как резкую и жесткую мускулатуру. Она часто бывает относительно постоянной от момента к моменту, но определенные положения и движения могут усилить боль. Другие термины, используемые для описания боли, — это «онемение» и «онемение».
Острая, прерывистая боль встречается относительно редко.
Больные фибромиалгией также жалуются на громкие звуки, которые усиливают их боль.
В отличие от ревматоидного артрита, общая жесткость фибромиалгии не уменьшается с активностью, а уменьшается с течением дня. Несмотря на отсутствие лабораторных исследований, пациенты могут испытывать значительный дискомфорт.
Усталость часто бывает настолько сильной, что нарушает повседневную деятельность. Пациенты часто испытывают усталость или жалуются на более сильную усталость, когда встают или ложатся спать.
Более 90 процентов пациентов считают, что боль, скованность и утомляемость усугубляются холодной влажной погодой. Перенапряжение, беспокойство и стресс также являются факторами.
Многие говорят, что тепло, например горячие полотенца, душ и грелки, приносит им облегчение. Также существует тенденция к тому, чтобы боль утихала летом при легкой деятельности или отдыхе.
Некоторые пациенты заметят начало своих симптомов в каком-то событии. Это часто связано с травмой, например, падением, автомобильной аварией, смертью члена семьи, разводом, потерей работы или другим подобным событием.
Расположение боли
Пациенты с фибромиалгией испытывают боль как минимум в 11 из следующих 18 болезненных точек (по одной с каждой стороны тела):
- Основание черепа, где крепится подзатылочная мышца.
- В нижней части шеи (межпоперечные промежутки С5-С7).
- В середине верхней части плеч (трапеция).
- На спине посередине лопатки.
- В области груди, где второе ребро встречается с грудиной.
- На один дюйм ниже внешней стороны каждого локтя (латеральный надмыщелок).
- В верхнем квадранте ягодиц.
- Сразу за опухолью в верхней части голени ниже бедер (выступ вертела).
- На внутренней стороне обоих колен (жировые отложения проксимальнее линии суставов).
Лечение фибромиалгии
Существует множество убедительных доказательств того, что пациенты с фибромиалгией физически не в форме с точки зрения длительной выносливости. Некоторые исследования показывают, что упражнения могут уменьшить боль при фибромиалгии на 75 процентов.
Сон также имеет решающее значение для улучшения, и во многих случаях улучшение физической формы также помогает исправить нарушения сна.
Нормализация уровня витамина D также оказалась очень полезным средством для уменьшения боли, как и местные добавки с магниевым маслом.
Аллергия, особенно на грибки, кажется еще одной частой причиной фибромиалгии. Есть несколько простых вмешательств с использованием техник, называемых Total Body Modification (MTB) 8000-243-4826.
ПРИЛОЖЕНИЕ ТРЕТЬЕ: Лечение антибиотиками миноцином
Доступны три различных тетрациклина: простой тетрациклин, диоксициклин или миноцин (миноциклин).
Миноцин имеет явные преимущества перед другими типами тетрациклинов в трех основных областях:
- Расширение сферы деятельности
- Повышенная проницаемость тканей
- Более высокие и устойчивые уровни в сыворотке
Мембраны бактериальных клеток содержат слой липидов. Одним из механизмов создания устойчивости к антибиотикам является образование более толстого слоя липидов. Этот слой затрудняет проникновение антибиотиков. Химическая структура миноцина делает покрытие более растворимым, чем все другие тетрациклины.
Это различие может быть продемонстрировано при сравнении препаратов при лечении двух схожих клинических состояний.
Миноцин дает стабильные клинические результаты при лечении хронического простатита. В других исследованиях. Миноцин использовался для улучшения состояния 75-85 процентов пациентов, у которых угри стали устойчивыми к тетрациклину. Считается, что стрептококк также способствует развитию ревматоидного артрита у многих пациентов. Было показано, что миноцин обладает значительной активностью против этого организма.
Важные факторы, которые следует учитывать при использовании миноцина
В отличие от других тетрациклинов, миноцин не вызывает дрожжевых инфекций. Некоторые специалисты по инфекционным заболеваниям даже считают, что они борются с грибками. Женщины могут использовать это лекарство в течение многих лет и не заразиться вагинальными инфекциями. Однако было бы разумно принимать пероральные препараты Lactobacillus acidphilus и bifidus.
Это поможет заменить нормальную кишечную флору, которая погибает от миноцина.
Еще одно преимущество миноцина заключается в том, что он не вызывает у вас чувствительности к солнцу. Это сводит к минимуму риск солнечных ожогов и рака кожи.
Тем не менее, вы должны быть очень осторожны при использовании Minocin.
Как и другие тетрациклины, пища ухудшает их всасывание. Однако абсорбция не так нарушена, как у других тетрациклинов. Это хорошо, потому что некоторые люди не переносят миноцин натощак и должны принимать его во время еды, чтобы избежать побочных эффектов со стороны желудочно-кишечного тракта.
Если вам нужно принимать его с пищей, он абсорбирует 85 процентов лекарства, в то время как в случае тетрациклина абсорбируется только 50 процентов. В июне 1990 года в продажу поступила гранулированная версия миноцина, которая улучшила его абсорбцию при употреблении с пищей.
Эта форма доступна только у бренда Lederle и является более разумным оправданием отказа от ее замены общей версией.
Клинический опыт показал, что у многих пациентов возникает рецидив, когда они переходят с фирменного препарата на генерический. В феврале 2006 года Wyeth продал права на производство Minocin компании Triax Pharmaceuticals (866-488-7429).
Клинически документально подтверждено, что важно использовать бренд Lederle, когда речь идет о миноцине, поскольку большинство дженериков менее эффективны.
У большого процента пациентов не было ответа или ответ был не таким хорошим при использовании дженерика миноцина.
Традиционно рекомендовалось использовать только бренд Lederle Minocin. Однако, есть общий бренд , который является приемлемым и что бренд также принадлежит Ледерлю. Единственная разница между ними — этикетка и цена.
Проблема в том, чтобы найти эту универсальную форму. Некоторым пациентам удалось сделать это в Wal Mart. Поскольку Wal Mart — одна из крупнейших фармацевтических сетей в США, это делает лечение доступным для всех.
Многие пациенты, принимающие НПВП, способствуют микрообразованию желудка, что вызывает хроническую кровопотерю. Конечно, возможно развитие язвенной болезни, которая способствует этой кровопотере. В любом случае пациентам обычно назначают добавки железа для корректировки показателей крови.
НЕЛЬЗЯ ДАВАТЬ МИНОЦИН ЖЕЛЕЗОМ.
Более 85 процентов доз связываются с железом и проходят через толстую кишку, не всасываясь.
Если вы принимаете железо, вам следует принять его как минимум за час до приема миноцина или через два часа после него.
Недавним и редким осложнением Minocin является клеточно-опосредованный гиперчувствительный пневмонит.
Большинство пациентов могут начинать прием 100 мг миноцина каждый понедельник, среду и пятницу вечером. Доксициклин может заменить всех тех, кто не может позволить себе миноцин, так как он дороже.
Важно не принимать его каждый день, поскольку он не дает таких же клинических преимуществ.
ВНИМАНИЕ: Лекарства, такие как тетрациклины, могут вызвать изменение цвета постоянных зубов.
Это может произойти во второй половине беременности и у детей старше восьми лет. Не следует регулярно принимать тетрациклин детям.
Если ваше заболевание тяжелое, вы можете увеличить дозу до 200 мг три раза в неделю. Помимо стоимости этого лечения, многие проблемы могут возникнуть из-за высоких доз.
Миноцин может вызывать тошноту и головокружение, но вечерний прием может значительно уменьшить эти симптомы.
Однако, если вы примете дозу перед сном, вам следует запить это двумя стаканами воды. Это нужно для того, чтобы капсула не застряла в горле. Если это произойдет, может возникнуть тяжелый эзофагит, который приведет вас прямо в отделение неотложной помощи.
Для всех врачей, которые решили использовать тетрациклин или диксициклин по соображениям стоимости или чувствительности, различные методы могут помочь уменьшить чрезмерный рост грибка. Lactobacillus acidophilus поможет поддерживать нормальную кишечную флору и уменьшить рост грибков.
Избегание сахара, особенно содержащегося в газированных напитках, также поможет уменьшить рост грибка. Если тетрациклины неэффективны, можно использовать антибиотики, такие как азитромицин или биаксин.
Также следует принимать три таблетки еженедельно.
Клиндамицин
Другое лекарство, используемое для лечения ревматоидного артрита, — клиндамицин. Использование клиндамицина внутривенно обсуждается в книге доктора Брауна, и важно использовать внутривенную форму лечения, если болезнь очень тяжелая.
По моему опыту, почти все пациенты со склеродермией нуждаются в более агрессивных формах и используют внутривенную форму. Склеродермия — это особенно опасная форма ревматического заболевания, которая требует активного вмешательства.
Очень важная проблема, связанная с этой формой лечения, — это стоимость. Цена колеблется от 100 до 300 долларов за дозу при приеме в поликлинике. Однако, покупая в Upjohn, вы сэкономите много денег.
Если ваше заболевание протекает в более легкой форме, вы можете выбрать пероральную форму клиндамицина.
При легком ревматическом заболевании (меньшинство случаев) это даже можно исключить из своего режима. Начальная доза для взрослого составляет 1200 мг один раз в неделю.
Обратите внимание, что многие люди не переносят это лекарство, как миноцин. Самая большая жалоба — это вкус аморфного металла, который сохраняется в течение примерно 24 часов после приема дозы. Прием дозы после ужина, кажется, помогает немного поправить ситуацию. Если это проблема, то вы можете уменьшить дозу и постепенно увеличивать ее в течение пары недель.
Обеспокоенность по поводу развития псевдомембранозного энтероколита, вызванного C. difficile, в результате употребления клиндамицина, является правильной. При такой дозировке это осложнение возникает редко, но может случиться.
Также важно быть осторожным с возможностью развития неконтролируемого приступа диареи. Похоже, что прием ацидофилина ограничивает это осложнение, способствуя росту полезных бактерий.
Если у вас резистентная ревматическая болезнь, вам следует рассмотреть возможность внутривенного введения. Обычно еженедельная доза составляет 900 мг, пока не будет отмечено улучшение. Обычно это происходит в течение первых 10 доз.
В это время дозу можно постепенно уменьшать каждые две недели и заменять пероральной формой в те недели, когда не принимается внутривенная форма.
Что делать, если Вам не помогает данный руководство?
Отсутствие реакции на руководство обычно происходит из-за несоблюдения рекомендаций по питанию.
Большинство людей едят много злаков и сахара, что нарушает физиологию инсулина. Важно, чтобы вы придерживались этих рекомендаций в меру своих возможностей.
Незначительное меньшинство, обычно менее 15 процентов пациентов, не получат эффект от этого лечения, даже если они следуют рекомендациям по питанию. Эти субъекты уже должны принимать клиндамицин внутривенно.
Похоже, что гиалуроновая кислота, которая обычно используется в лечении рака, может быть очень полезной в этих случаях. Гиалуроновая кислота, по-видимому, не обладает прямой токсичностью или незначительной токсичностью, но при непосредственном введении с клиндамицином внутривенно она работает синергетически.
Гиалуроновая кислота также используется в ортопедических процедурах. Обычно доза составляет от 2 до 10 куб. внутривенно. Гиалуроновая кислота стоит недешево. Вы также должны быть осторожны с этим, поскольку это может ускорить реакцию Герксхаймера.
Источники
- Pincus T, Wolfe F: Treatment of Rheumatoid Arthritis: Challenges to Traditional Paradigms. AnnInternMed 115:825-6, Nov 15 1991.
- Pincus T: Rheumatoid arthritis: disappointing long-term outcomes despite successful short-term clinical trials. J Clin Epidemiol 41:1037-41, 1988.
- Brooks PM: Clinical management of rheumatoid arthritis. Lancet 341 :286-90, 1993.
- Pincus T, Callahan LF: Remodeling the pyramid or remodeling the paradigms concerning rheumatoid arthritis — lessons learned from Hodgkin’s Disease and coronary artery disease. JRheumatol 17:1582-5, 1990.
- Reah TG: The prognosis of rheumatoid arthritis. Proc R Soc Med 56:813-17, 1963.
- Wolfe F, Hawley DJ: Remission in rheumatoid arthritis. J Rheumatol 12:245-9, 1985.
- Kushner I, Dawson NV: Changing perspectives in the treatment of rheumatoid arthritis. JRheumatol 19:1831-34, 1992.
- Pinals RS: Drug therapy in rheumatoid arthritis a perspective. Br J Rheumatol 28:93-5, 1989.
- Klippel JH: Winning the battle, losing the war? Another editorial about rheumatoid arthritis. JRheumatol 17:1118-22. 1990.
- Healey LA, Wilske KR: Evaluating combination drug therapy in rheumatoid arthritis. J Rheumatol 18:641-2, 1991.
- Wolfe F: 50 Years of antirheumatic therapy: the prognosis of rheumatoid arthritis. J Rheumatol 17:24-32, 1990.
- Gabriel SE, Luthra HS: Rheumatoid arthritis: Can the long term be altered? Mayo Clin Proc 63:58-68, 1988.
- Harris ED: Rheumatoid arthritis: Pathophysiology and implications for therapy. NEngl JMed 322:1277-1289, May 3, 1990.
- Schwartz BD: Infectious agents, immunity and rheumatic diseases. Arthr Rheum 33 :457-465, April 1990.
- Tan PLJ, Skinner MA: The microbial cause of rheumatoid arthritis: time to dump Koch’s postulates. J Rheumatol 19:1170-71. 1992.
- Ford DK: The microbiological causes of rheumatoid arthritis. JRheumatol 18:1441-2, 1991.
- Burmester GR: Hit and run or permanent hit? Is there evidence for a microbiological cause of rheumatoid arthritis? J Rheumatol 18:1443-7, 1991.
- Phillips PE: Evidence implications infectious agents in rheumatoid arthritis and juvenile rheumatoid arthritis. Clin EXD Rheumatol 1988 6:87-94.
- Sabin AB: Experimental proliferative arthritis in mice produced by filtrable pleuropneumonia-like microorganisms. Science 89:228-29, 1939.
- Swift HF, Brown TMcP: Pathogenic pleuropneumonia-like organisms from acute rheumatic exudates and tissues. Science 89:271-272. 1939.
- Clark HW, Bailey JS, Brown TMcP: Determination of mycoplasma antibodies in humans. Bacteriol Proc 64:59, 1964.
- Brown Tmcp, Wichelausen RH, Robinson LB, et al: The in vivo action of aureomycin on pleuropneumonia-like organisms associated with various rheumatic diseases. J Lab Clin Med 34: 1404-1410. 1949.
- Brown TMcP, Wichelhausen RH: A study of the antigen-antibody mechanism in rheumatic diseases. Amer JMed Sci 221:618, 1951.
- Brown TMcP: The rheumatic crossroads. Postgrad Med 19:399-402, 1956.
- Brown TMcP, Clark HW, Bailey JS, et al: Relationship between mycoplasma antibodies and rheumatoid factors. ArthrRheum 13:309-310, 1970.
- Clark HW, Brown TMcP: Another look at mycoplasma. Arthr Rheum 19:649-50, 1976.
- Hakkarainen K, et al: Mycoplasmas and arthritis. Ann Rheumat Dis 51: S70-72; l992.
- Rook, GAW, et al: A reppraisal of the evidence that rheumatoid arthritis and several other idiopathic diseases are slow bacterial infections. Ann Rheum Dis 52:S30-S38; 1993.
- Clark HW, Coker-Vann MR, Bailey JS, et al: Detection of mycoplasma antigens in immune complexes from rheumatoid arthritis synovial fluids. Ann Allergy 60:394-98, May 1988.
- Wilder RL: Etiologic considerations in rheumatoid arthritis. Ann Intern Med 101 :820-21, 1984.
- Bartholomew LE: Isolations and characterization of mycoplasmas (PPLO) from patients with rheumatoid arthritis, systemic lupus erythematosus and Reiter’s syndrome. Arthr Rheum 8:376-388. 1965.
- Brown TMcP, et al: Mycoplasma antibodies in synovia. Arthritis Rheum 9:495, 1966.
- Hernandez LA, Urquhart GED, *** WC: Mycoplasma pneumonia infection and arthritis in man. Br Med J 2: 14- 16. 1977.
- McDonald MI, Moore JO, Harrelson JM, et al: Septic arthritis due to Mycoplasma hominis. Arth Rheum 26: 1044-47, 1983.
- Williams MH, Brostoff J, Roitt IM: Possible role of Mycoplasma fermenters in pathogenesis of rheumatoid arthritis. Lancet 2:277-280 1970
- Jansson E, Makisara P, Vainio K, et al: An 8-year study on mycoplasma in rheumatoid arthritis. Ann Rheum Dis 30:506-508, 1971.
- Jansson E, Makisara P, Tuuri S: Mycoplasma antibodies in rheumatoid arthritis. Scan J Rheumatol 4: 165-68, 1975.
- Markham JG, Myers DB: Preliminary observations on an isolate from synovial fluid of patients with rheumatoid arthritis. Ann Rheum Dis, S 1-7 1976.
- Tully JG, et al: Pathogenic mycoplasmas: cultivation and vertebrate pathogenicity of a new spiroplasma. Science 195:892-4, 1977.
- Fahlberg WJ, et al: Isolation of mycoplasma from human synovial fluids and tissues. Bacteria Proceedings 66:48-9, 1966.
- Ponka A: The occurrence and clinical picture of serologically verified Mycoplasma pneumonia infections with emphasis on central nervous system, cardiac and joint manifestations. Ann Clin Res II (suppl) 24, 1979.
- Hernandez LA, Urquhart GED, *** WC: Mycoplasma pneumonia infections and arthritis in man. Br Med J2:14-16, 1977.
- Ponka A: Arthritis associated with Mycoplasma pneumonia infection. Scand J Rheumatol 8:27-32, 1979.
- Stuckey M, Quinn PA, Gelfand EW: Identification of T-Strain mycoplasma in a patient with polyarthritis. Lancet 2:917-920. 1978.
- Webster ADB, Taylor-Robinson D, Furr PM, et al: Mycoplasmal septic arthritis in hypogammaglobuinemia. Br Med J 1 :478-79, 1978.
- Ginsburg KS, Kundsin RB, Walter CW, et al: Ureaplasma urealyticum and Mycoplasma hominis in women with systemic lupus erythematosus. Arthritis Rheumatism 35 429-33, 1992.
- Cole BC, Cassel GH: Mycoplasma infections as models of chronic joint inflammation. Arthr Rheum 22:1375-1381, Dec 1979.
- Cassell GH, Cole BC: Mycoplasmas as agents of human disease. N Engl J Med 304: 80-89, Jan 8, 1981.
- Jansson E, et al: Mycoplasmas and arthritis. Rheumatol 42:315-9, 1983.
- Camon GW, Cole BCC, Ward JR, et al: Arthritogenic effects of Mycoplasma arthritides T cell mitogen in rats. JRheumatol 15:735-41, 1988.
- Cedillo L, Gil C, Mayagoita G, et al: Experimental arthritis induced by Mycoplasma pneumonia in rabbits. JRheumatol 19:344-7, 1992.
- Baccala R, Smith LR, Vestberg M, et al: Mycoplasma arthritidis mitogen. Arthritis Rheumatism 35:43442, 1992.
- Brown McP, Clark HW, Bailey JS: Rheumatoid arthritis in the gorilla: a study of mycoplasma-host interaction in pathogenesis and treatment. In Comparative Pathology of Zoo Animals, RJ Montali, Gigaki (ed), Smithsonian Institution Press. 1980. 259-266.
- Clark HW: The potential role of mycoplasmas as autoantigens and immune complexes in chronic vascular pathogenesis. Am J Primatol 24:235-243, 1991.
- Greenwald, rheumatoid arthritis, Goulb LM, Lavietes B, et al: Tetracyclines imibit human synovial collagenase in vivo and in vitro. RhPn fol 14:28-32. 1987.
- Goulb LM, Lee HM, Lehrer G, et al: Minocycline reduces gingival collagenolytic activity during diabetes. JPeridontRes 18:516-26, 1983.
- Goulb LM, et al: Tetracyclines imibit comective tissue breakdown: new therapeutic implications for an old family of drugs. Crit Rev Oral Med Pathol 2:297-322, 1991.
- Ingman T, Sorsa T, Suomalainen K, et al: Tetracycline inhibition and the cellular source of collagenase in gingival revicular fluid in different periodontal diseases. A review article. J Periodontol 64(2):82-8, 1993.
- Greenwald rheumatoid arthritis, Moak SA, et al: Tetracyclines suppress metalloproteinase activity in adjuvant arthritis and, in combination with flurbiprofen, ameliorate bone damage. J Rheumatol 19:927-38, 1992.
- Gomes BC, Golub LM, Ramammurthy NS: Tetracyclines inhibit parathyroid hormone induced bone resorption in organ culture. Experientia 40:1273-5, 1985.
- Yu LP Jr, SMith GN, Hasty KA, et al: Doxycycline inhibits Type XI collagenolytic activity of extracts from human osteoarthritic cartilage and of gelantinase. JRheumatol 18:1450-2, 1991.
- Thong YH, Ferrante A: Effect of tetracycline treatment of immunological responses in mice. Clin Exp Immunol 39:728-32, 1980.
- Pruzanski W, Vadas P: Should tetracyclines be used in arthritis? J Rheumatol 19: 1495-6, 1992.
- Editorial: Antibiotics as biological response modifiers. Lancet 337:400-1, 1991.
- Van Barr HMJ, et al: Tetracyclines are potent scavengers of the superoxide radical. Br J Dermatol 117:131-4, 1987.
- Wasil M, Halliwell B, Moorhouse CP: Scavenging of hypochlorous acid by tetracycline, rifampicin and some other antibiotics: a possible antioxidant action of rifampicin and tetracycline? Biochem Pharmacol 37:775-8, 1988.
- Breedveld FC, Trentham DE: Suppression of collagen and adjuvant arthritis by a tetracycline. Arthritis Rheum 31(1 Supplement)R3, 1988.
- Trentham, DE; Dynesium-Trentham rheumatoid arthritis: Antibiotic Therapy for Rheumatoid Arthritis: Scientific and Anecdotal Appraisals. Rheum Clin NA 21: 817-834, 1995.
- Panayi GS, et al: The importance of the T cell in initiating and maintaining the chronic synovitis of rheumatoid arthritis. Arthritis Rheum 35:729-35, 1992.
- Sewell KL, Trentham DE: Pathogenesis of rheumatoid arthritis. Lancet 341 :283-86, 1993.
- Sewell KE, Furrie E, Trentham DE: The therapeutic effect of minocycline in experimental arthritis. Mechanism of action. JRheumatol 33(suppl):S106, 1991.
- Panayi GS, Clark B: Minocycline in the treatment of patients with Reiter’s syndrome. Clin Erp Immunol 7: 100-1, 1989.
- Pott H-G, Wittenborg A, Junge-Hulsing G: Long-term antibiotic treatment in reactive arthritis. Lancet i:245-6, Jan 30, 1988.
- Skinner M, Cathcart ES, Mills JA, et al: Tetracycline in the Treatment of Rheumatoid Arthritis. Arthritis and Rheumatism 14:727-732, 1971.
- Lauhio A, Leirisalo-Repo M, Lahdevirta J, et al: Double-blind placebo-controlled study of three-month treatment with Iymecycline in reactive arthritis, with special reference to Chlamydia arthritis. Arthritis Rheumatism 34:6-14, 1991.
- Lauhio A, Sorsa T, Lindy O, et al: The anticollagenolytic potential of Iymecycline in the long-term treatment of reactive arthritis. Arthritis Rheumatism 35: 195-198, 1992.
- Breedveld FC, Dijkmans BCA, Mattie H: Minocycline treatment for rheumatoid arthritis: an open dose finding study. JRheumatol 17:43-46, 1990.
- Kloppenburg M, Breedveld FC, Miltenburg AMM, et al: Antibiotics as disease modifiers in arthritis. Clin Exper Rheumatol l l(suppl 8):S113-S115, 1993.
- Langevitz P, et al: Treatment of resistant rheumatoid arthritis with minocycline: An open study. J Rheumatol 19: 1502-04, 1992.
- Tilley, B, et al: Minocycline in Rheumatoid Arthritis: A 48 week double-blind placebo controlled trial. Ann Intern Med 122:81, 1995.
- Mills, JA: Do Bacteria Cause Chronic Polyarthritis? N Enel J Med 320:245-246. January 26, 1989.
- Rothschild BM, et al: Symmetrical Erosive Peripheral Polyarthritis in the Late Archaic Period of Alabama. Science 241:1498-1502, Sept 16, 1988.
- Clark, HW, et al: Detection of Mycoplasma Antigens in Immune Complexes From Rheumatoid Arthritis Synovial Fluids. Ann Allergy 60:394-398, May 1988.
- Res PCM, et al: Synovial Fluid T Cell Reactivity Against 65kD Heat Shock Protein of Mycobacteria in Early Chronic Arthritis. Lancet ii:478-480, Aug 27, 1988.
- Cassell GH, et al: Mycoplasmas as Agents of Human Disease. N Engl J Med 304:80-89, Jan 8, 1981.
- Breedveld FC, et al: Minocycline Treatment for Rheumatoid Arthritis: An Open Dose Finding Study. J Rheumatol 17:43-46, January 1990.
- Phillips PE: Evidence implicating infectious agents in rheumatoid arthritis and juvenile rheumatoid arthritis. Clin Exp Rheumatol 6:87-94. 1988.
- Harris ED: Rheumatoid Arthritis, Pathophysiology and Implications for Therapy. N Engl J Med 322:1277-1289, May 3, 1990.
- Clark HW: The Potential Role of Mycoplasmas as Autoantigens and Immune Complexes in Chronic Vascular Pathogenesis. Am Jof Primatology 24:235-243. 1991.
- Silman AJ: Is Rheumatoid Arthritis an Infectious Disease? Br Med J 303:200 July 27, 1991.
- Clark HW: The Potential Role of Mycoplasmas as Autoantigens and Immune Complexes in Chronic Vascular Pathogenesis. Am J Primatol 24:235-243, 1991.
- Wheeler HB: Shattuck Lecture Healing and Heroism. NEngl JMed 322:1540-1548, May 24, 1990.
- Arnett FC: Revised Criteria for the Classification of Rheumatoid Arthritis. Bun Rheum Dis 38:1-6, 1989.
- Braanan W: Treatment of Chronic Prostatitis. Comparison of Minocycline and Doxycycline. Urology 5:631-636, 1975.
- Becker FT: Treatment of Tetracycline-Resistant Acne Vulgaris. Cutis 14:610-613. 1974.
- Cullen, SI: Low-Dose Minocycline Therapy in Tetracycline-Recalcitrant Acne Vulgaris. Cutis 21:101-105, 1978.
- Mattuccik, et al: Acute Bacterial Sinusitis. Minocycline vs.Amoxicillin. Arch Otolaryngol Head Neck Surgery 112:73-76, 1986.
- Guillon JM, et al: Minocylcine-induced Cell-mediated Hypersensitivity Pneumonitis. Ann Intern Med 117:476-481, 1992.
- Gabriel SE, et al: Rifampin therapy in rheumatoid arthritis. J Rheumatol 17: 163-6, 1990.
- Caperton EM, et al: Cefiriaxone therapy of chronic inflammatory arthritis. Arch Intern Med 150:1677-1682, 1990.
- Ann Intern Med 117:273-280, 1992.
- Clive DM, et al: Renal Syndromes Associated with Nonsteroidal Antiinflammatory drugs. NEngl JMed 310:563-572. March 1 l994.
- Piper, et al: Corticosteroid Use and Peptic Ulcer Disease: Role of Non-Steroidal Anti-inflammatory Drugs. Ann Intern Med 114:735-740, May 1, 1991.
- Allison MC, et al: Gastrointestinal Damage Associated with the Use of Nonsteroidal Antiinflammatory Drugs. N Engl J Med 327:749-54, 1992.
- Fries JF:Postmarketing Drug Surveillance: Are Our Priorities Right? JRheumatol 15:389-390, 1988.
- Brooks PM, et al: Nonsteroidal Antiinflammatory Drugs Differences and Similarities. NEngl JMed 324:1716-1724, June 13, 1991.
- Agrawal N: Risk Factors for Gastrointestinal Ulcers Caused by Nonsteroidal Anti-inflammatory Drugs (NSAIDs). J Fam Prac 32:619-624, June 1991.
- Silverstein, F: Nonsteroidal Anti-Inflammatory Drugs and Peptic Ulcer Disease. Postgrad Med 89:33-30, May 15, 1991.
- Gabriel SE, et al: Risk for Serious Gastrointestinal Complications Related to Use of NSAIDs. Ann Intern Med 115:787-796 1991.
- Fries JF, et al: Toward an Epidemiology of Gastropathy Associated With NSAID Use. Gastroent 96:647-55, 1989.
- Armstrong CP, et al: NSAIDs and Life Threatening Complications of Peptic Ulceration. Gut 28:527-32, 1987.
- Murray MD, et al: Adverse Effects of Nonsteroidal Anti-Inflammatory Drugs on Renal Function. AnnInternMed 112:559, April 15, 1990.
- Cook DM: Safe Use of Glucocorticoids: How to Monitor Patients Taking These Potent Agents. Postgrad Med 91:145-154, Feb. 1992.
- Piper JM, et al: Corticosteroid Use and Peptic Ulcer Disease: Role of Nonsteroidal Anti-inflammatory Drugs. Ann Intern Med 114:735-740, May 1, 1991.
- Thompson JM: Tension Myalgia as a Diagnosis at the Mayo Clinic and Its Relationship to Fibrositis, Fibromyalgia, and Myofascial Pain Syndrome. Mayo Clin Proc 65:1237-1248, September 1990.
- Semble EL, et al: Therapeutic Exercise for Rheumatoid Arthritis and Osteoarthritis. Seminars in Arthritis and Rheumatism 20:32-40, August 1990.
- O’Dell, J, Haire, C, Palmer, W, Drymalski, W, Wees, S, Blakely, K, Churchill, M, Eckhoff, J, Weaver, A, Doud, D, Erickson, N, Dietz, F, Olson, R, Maloney, P, Klassen, L, Moore, G, Treatment of Early Rheumatoid Arthritis with Minocycline or Placebo: Results of a Randomized, Double-Blind, Placebo-Controlled Trial, Arthritis & Rheumatism, 1997, 40:5, 842-848.
- Tilley, BC, Alarcón, GS, Heyse, SP, Trentham, DE, Neuner, R, Kaplan, DA, Clegg, DO, Leisen, JCC, Buckley, L, Cooper, SM, Duncan, H, Pillemer, SR, Tuttleman, M, Fowler, SE, Minocycline in Rheumatoid Arthritis: A 48-Week, Double-Blind, Placebo-Controlled Trial, Annals of Internal Medicine, 1995, 122:2, 81-89.
- Bluhm, GB, Sharp, JT, Tilley, BC, Alarcon, GS, Cooper, SM, Pillemer, SR, Clegg, DO, Heyse, SP, Trentham, DE, Neuner, R, Kaplan, DA, Leisen, JC, Buckley, L, Duncan, H, Tuttleman, M, Shuhui, L, Fowler, SE, Radiographic Results from the Minocycline in Rheumatoid Arthritis (MIRA) Trial, Journal of Rheumatology, 1997, 24:7, 1295-1302.
- Breedveld, FC, Editorial: Minocycline in Rheumatoid Arthritis, Arthritis & Rheumatism, 1997, 40:5, 794-796.
- Breedveld, FC, Letters: Reply to Minocycline-Induced Autoimmune Disease, Arthritis & Rheumatism, 1998, 41:3, 563-564.
- Fox, R, Sharp, D, Editorial: Antibiotics as Biological Response Modifiers, The Lancet, 1991, 337:8738, 400-401.
- Greenwald, rheumatoid arthritis, Golub, LM, Lavietes, B, Ramamurthy, NS, Gruber, B, Laskin, RS, McNamara, TF, Tetracyclines Inhibit Human Synovial Collagenase In Vivo and In Vitro, Journal of Rheumatology, 1987, 14:1, 28-32.
- Griffiths, B, Gough, A, Emery, P, Letters: Minocycline-Induced Autoimmune Disease: Comment on the Editorial by Breedveld, Arthritis & Rheumatism, 1998, 41:3, 563.
- Kloppenburg, M, Breedveld, FC, Miltenburg, AMM, Dijkmans, BAC, Antibiotics as Disease Modifiers in Arthritis, Clinical and Experimental Rheumatology, 1993, 11: Suppl. 8, S113-S115.
- Kloppenburg, M, Breedveld, FC, Terwiel, JPh, Mallee, C, Dijkmans, BAC, Minocycline in Active Rheumatoid Arthritis: A Double-Blind, Placebo-Controlled Trial, Arthritis & Rheumatism, 1994, 37:5, 629-636.
- Kloppenburg, M, Mattie, H, Douwes, N, Dijkmans, BAC, Breedveld, FC, Minocycline in the Treatment of Rheumatoid Arthritis: Relationship of Serum Concentrations to Efficacy, Journal of Rheumatology, 1995, 22:4, 611-616.
- Lauhio, A, Leirisalo-Repo, M, Lähdevirta, J, Saikku, P, Repo, H, Double-Blind, Placebo-Controlled Study of Three-Month Treatment with Lymecycline in Reactive Arthritis, with Special Reference to Chlamydia Arthritis, Arthritis & Rheumatism, 1991, 34:1, 6-14.
- Lauhio, A, Sorsa, T, Lindy, O, Suomalainen, K, Saari, H, Golub, LM, Konttinen, YT, The Anticollagenolytic Potential of Lymecycline in the Long-Term Treatment of Reactive Arthritis, Arthritis & Rheumatism, 1992, 35:2, 195-198.
- Paulus, HE, Editorial: Minocycline Treatment of Rheumatoid Arthritis, Annals of Internal Medicine, 1995, 122:2, 147-148.
- Pruzanski, W, Vadas, P, Editorial: Should Tetracyclines be Used in Arthritis?, Journal of Rheumatology, 1992, 19:10, 1495-1497.
- Sieper, J, Braun, J, Editorial: Treatment of Reactive Arthritis with Antibiotics, British Journal of Rheumatology, July 1998.
- Baseman, JB, Tully, JG, Mycoplasmas: Sophisticated, Reemerging, and Burdened by Their Notoriety, CDC’s Emerging Infectious Diseases, 1997, 3:1, 21-32.
- Franz, A, Webster, ADB, Furr, PM, Taylor-Robinson, D, Mycoplasmal Arthritis in Patients with Primary Immunoglobulin Deficiency: Clinical Features and Outcome in 18 Patients, British Journal of Rheumatology, 1997, 36:6, 661-668.
- Hakkarainen K, Turunen, H, Miettinen, A, Karppelin, M, Kaitila, K, Jansson, E, Mycoplasmas and Arthritis, Annals of Rheumatic Diseases, 1992, 51, 1170-1172.
- Hoffman, RH, Wise, KS, Letters: Reply to Mycoplasmas in the Joints of Patients with Rheumatoid Arthritis and Other Inflammatory Rheumatic Disorders, Arthritis & Rheumatism, 1998, 41:4, 756-757.
- Schaeverbeke, T, Bébéar, C, Lequen, L, Dehais, J, Bébéar, C, Letters: Mycoplasmas in the Joints of Patients with Rheumatoid Arthritis and Other Inflammatory Rheumatic Disorders: Comment on the Article by Hoffman et al., Arthritis & Rheumatism, 1998, 41:4, 754-756.
- Schaeverbeke, T, Gilroy, CB, Bébéar, C, Dehais, J, Taylor-Robinson, D, Mycoplasma fermentans, But Not M penetrans, Detected by PCR Assays in Synovium from Patients with Rheumatoid Arthritis and Other Rheumatic Disorders, Journal of Clinical Pathology, 1996, 49, 824-828.
- Aoki, S, Yoshikawa, K, Yokoyama, T, Nonogaki, T, Iwasaki, S, Mitsui, T, Niwa, S, Role of Enteric Bacteria in the Pathogenesis of Rheumatoid Arthritis: Evidence for Antibodies to Enterobacterial Common Antigens in Rheumatoid Sera and Synovial Fluids, Annals of Rheumatic Diseases, 1996, 55:6, 363-369.
- Blankenberg-Sprenkels, SHD, Fielder, M, Feltkamp, TEW, Tiwana, H, Wilson, C, Ebringer, A, Antibodies to Klebsiella pneumoniae in Dutch Patients with Ankylosing Spondylitis and Acute Anterior Uveitis and to Proteus mirabilis in Rheumatoid Arthritis, Journal of Rheumatology, 1998, 25:4, 743-747.
- Ebringer, A, Ankylosing Spondylitis is Caused by Klebsiella: Evidence from Immunogenetic, Microbiologic, and Serologic Studies, Rheumatic Disease Clinics of North America, 1992, 18:1, 105-121.
- Erlacher, L, Wintersberger, W, Menschik, M, Benke-Studnicka, A, Machold, K, Stanek, G, Söltz-Szöts, J, Smolen, J, Graninger, W, Reactive Arthritis: Urogenital Swab Culture is the Only Useful Diagnostic Method for the Detection of the Arthritogenic Infection in Extra-Articularly Asymptomatic Patients with Undifferentiated Oligoarthritis, British Journal of Rheumatology, 1995, 34:9, 838-842.
- Gaston, JSH, Deane, KHO, Jecock, RM, Pearce, JH, Identification of 2 Chlamydia trachomatis Antigens Recognized by Synovial Fluid T Cells from Patients with Chlamydia Induced Reactive Arthritis, Journal of Rheumatology, 1996, 23:1, 130-136.
- Gerard, HC, Branigan, PJ, Schumacher Jr, HR, Hudson, AP, Synovial Chlamydia trachomatis in Patients with Reactive Arthritis/ Reiter’s Syndrome Are Viable But Show Aberrant Gene Expression, Journal of Rheumatology, 1998, 25:4, 734-742.
- Granfors, K, Do Bacterial Antigens Cause Reactive Arthritis?, Rheumatic Disease Clinics of North America, 1992, 18:1, 37-48.
- Granfors, K, Merilahti-Palo, R, Luukkainen, R, Möttönen, T, Lahesmaa, R, Probst, P, Märker-Hermann, E, Toivanen, P, Persistence of Yersinia Antigens in Peripheral Blood Cells from Patients with Yersinia Enterocolitica 0:3 Infection with or without Reactive Arthritis, Arthritis & Rheumatism, 1998, 41:5, 855-862.
- Inman, RD, The Role of Infection in Chronic Arthritis, Journal of Rheumatology, 1992, 19, Supplement 33, 98-104.
- Layton, MA, Dziedzic, K, Dawes, PT, Letters to the Editor: Sacroiliitis in an HLA B27-negative Patient Following Giardiasis, British Journal of Rheumatology, 1998, 37:5, 581-583.
- Mäki-Ikola, O, Lehtinen, K, Granfors, K, Similarly Increased Serum IgA1 and IgA2 Subclass Antibody Levels against Klebsiella pneumoniæ Bacteria in Ankylosing Spondylitis Patients With/Without Extra-Articular Features, British Journal of Rheumatology, 1996, 35:2, 125-128.
- Morrison, RP, Editorial: Persistent Chlamydia trachomatis Infection: In Vitro Phenomenon or in Vivo Trigger of Reactive Arthritis?, Journal of Rheumatology, 1998, 25:4, 610-612.
- Mousavi-Jazi, M, Boström, L, Lövmark, C, Linde, A, Brytting, M, Sundqvist, V-A, Infrequent Detection of Cytomegalovirus and Epstein-Barr Virus DNA in Synovial Membrane of Patients with Rheumatoid Arthritis, Journal of Rheumatology, 1998, 25:4, 623-628.
- Nissilä, M, Lahesmaa, R, Leirisalo-Repo, M, Lehtinen, K, Toivanen, P, Granfors, K, Antibodies to Klebsiella pneumoniæ, Escherichia coli, and Proteus mirabilis in Ankylosing Spondylitis: Effect of Sulfasalazine Treatment, Journal of Rheumatology, 1994, 21:11, 2082-2087.
- Svenungsson, B, Editorial Review: Reactive Arthritis, International Journal of STD & AIDS, 1995, 6:3, 156-160.
- Tani, Y, Tiwana, H, Hukuda, S, Nishioka, J, Fielder, M, Wilson, C, Bansal, S, Ebringer, A, Antibodies to Klebsiella, Proteus, and HLA-B27 Peptides in Japanese Patients with Ankylosing Spondylitis and Rheumatoid Arthritis, Journal of Rheumatology, 1997, 24:1, 109-114.
- Tiwana, H, Walmsley, RS, Wilson, C, Yiannakou, JY, Ciclitira, PJ, Wakefield, AJ, Ebringer, A, Characterization of the Humoral Immune Response to Klebsiella Species in Inflammatory Bowel Disease and Ankylosing Spondylitis, British Journal of Rheumatology, 1998, 37:5, 525-531.
- Wilkinson, NZ, Kingsley, GH, Sieper, J, Braun, J, Ward, ME, Lack of Correlation Between the Detection of Chlamydia trachomatis DNA in Synovial Fluid from Patients with a Range of Rheumatic Diseases and the Presence of an Antichlamydial Immune Response, Arthritis & Rheumatism, 1998, 41:5, 845-854.
- Wollenhaupt, J, Kolbus, F, Weißbrodt, H, Schneider, C, Krech, T, Zeidler, H, Manifestations of Chlamydia Induced Arthritis in Patients with Silent Versus Symptomatic Urogenital Chlamydial Infection, Clinical and Experimental Rheumatology, 1995, 13:4, 453-458.
- Alarcon, GS, Tilley, B, Cooper, S, Clegg, DO, Trentham, DE, Pillemer, SR, Neuner, R, Fowler, S, Letter: Another look at minocycline, Bulletin on the Rheumatic Diseases, 1996, 45(8), 6-7.
- Amin, AR, Attur, MG, Thakker, GD, Patel, PD, Vyas, PR, Patel, RN, Patel, IR, Abramson, SB, A novel mechanism of action of tetracyclines: effects on nitric oxide synthases, Proceedings of the National Academy of Sciences of the United States of America, 1996, 93(24), 14014-14019.
- Ayuzawa, S, Yano, H, Enomoto, T, Kobayashi, H, Nose, T, The Bi-Digital O-Ring Test used in the successful diagnosis & treatment (with antibiotic, anti-viral agents & oriental herbal medicine) of a patient suffering from pain & weakness of an upper extremity & Barre-Lieou syndrome appearing after whiplash injury: A case report, Acupuncture & Electro-Therapeutics Research, 1997, 22(3-4), 167-174.
- Bitar, CN, Steele, RW, Use of prophylactic antibiotics in children, Advances in Pediatric Infectious Diseases, 1995, 10, 227-262.
- Bluhm, GB, Sharp, JT, Tilley, BC, Alarcon, GS, Cooper, SM, Pillemer, SR, Clegg, DO, Heyse, SP, Trentham, DE, Neuner, R, Kaplan, DA, Leisen, JC, Buckley, L, Duncan, H, Tuttleman, M, Li, S, Fowler, SE, Radiographic Results from the Minocycline in Rheumatoid Arthritis (MIRA) Trial, Journal of Rheumatology, 1997, 24(7), 1295-1302.
- Brandt, KD, Modification by oral doxycycline administration of articular cartilage breakdown in osteoarthritis, Journal of Rheumatology, 1995, Supplement 43, 149-151.
- Breedveld, FC, Editorial: Minocycline in Rheumatoid Arthritis, Arthritis & Rheumatism, 1997, 40(5), 794-796.
- Breedveld, FC, Letters: Reply to Minocycline- Induced Autoimmune Disease, Arthritis & Rheumatism, 1998, 41(3), 563-564.
- Bullingham, R, Shah, J, Goldblum, R, Schiff, M, Effects of food and antacid on the pharmacokinetics of single doses of mycophenolate mofetil in rheumatoid arthritis patients, British Journal of Clinical Pharmacology, 1996, 41(6), 513-516.
- Burton, IE, Moussa, KM, Sanders, PA, Agranulocytosis in rheumatoid arthritis associated with long-term flucloxacillin for staphylococcal osteomyelitis, Acta Haematologica, 1995, 94(4), 196-198.
- Canvin, JM, Madhok, R, Letter: Minocycline in rheumatoid arthritis, Annals of Internal Medicine, 1995, 123(5), 392.
- Caruso, I, Twenty years of experience with intra-articular rifamycin for chronic arthritides, Journal of International Medical Research, 1997, 25(6), 307-317.
- Currie, BJ, Are the currently recommended doses of benzathine penicillin G adequate for secondary prophylaxis of rheumatic fever?, Pediatrics, 1996, 97(6, Page 2), 989-991.
- Ebell, MH, Minocycline for rheumatoid arthritis, Journal of Family Practice, 1995, 40(5), 497-498.
- Elkayam, O, Yaron, M, Zhukovsky, G, Segal, R, Caspi, D, Toxicity profile of dual methotrexate combinations with gold, hydroxychloroquine, sulphasalazine and minocycline in rheumatoid arthritis patients, Rheumatology International, 1997, 17(2), 49-53.
- Evdoridou, J, Roilides, E, Bibashi, E, Kremenopoulos, G, Multifocal osteoarthritis due to Candida albicans in a neonate: serum level monitoring of liposomal amphotericin B and literature review, Infection, 1997, 25(2), 112-116.
- Galland, L, Letter: Minocycline and rheumatoid arthritis revisited, Annals of Internal Medicine, 1995, 123(5), 392-393.
- Griffiths, B, Gough, A, Emery, P, Letters: Minocycline- Induced Autoimmune Disease: Comment on the Editorial by Breedveld, Arthritis & Rheumatism, 1998, 41(3), 563.
- Hanemaaijer, R, Sorsa, T, Konttinen, YT, Ding, Y, Sutinen, M, Visser, H, van Hinsbergh, VW, Helaakoski, T, Kainulainen, T, Ronka, H, Tschesche, H, Salo, T, Matrix metalloproteinase-8 is expressed in rheumatoid synovial fibroblasts and endothelial cells: Regulation by tumor necrosis factor-alpha and doxycycline, Journal of Biological Chemistry, 1997, 272(50), 31504-31509.
- Herdy, GV, Editorial: The challenge of secondary prophylaxis in rheumatic fever [Portuguese, Original Title: Desafio da profilaxia secundaria na febre reumatica, Arquivos Brasileiros de Cardiologia, 1996, 67(5), 317.
- Herdy, GV, Souza, DC, Barros, PB, Pinto, CA, Secondary prophylaxis in rheumatic fever: Oral antibiotic therapy versus benzathine penicillin [Portuguese, Original Title: Profilaxia secundaria na febre reumatica: Antibioticoterapia oral versus penicilina benzatina], Arquivos Brasileiros de Cardiologia, 1996, 67(5), 331-333.
- Herrick, AL, Grennan, DM, Griffen, K, Aarons, L, Gifford, LA, Lack of interaction between flucloxacillin and methotrexate in patients with rheumatoid arthritis, British Journal of Clinical Pharmacology, 1996, 41(3), 223-227.
- Houck, HE, Kauffman, CL, Casey, DL, Minocycline treatment for leukocytoclastic vasculitis associated with rheumatoid arthritis, Archives of Dermatology, 1997, 133(1), 15-16.
- Iwata, M, Ida, M, Oda, S, Takeuchi, E, Nakamura, Y, Horiguchi, T, Sato, A, Bronchiolitis obliterans preceding rheumatoid arthritis: effect of clarithromycin [Japanese], Nippon Kyobu Shikkan Gakkai Zasshi ^Ö Japanese Journal of Thoracic Diseases, 1996, 34(11), 1271-1276.
- Kassem, AS, Zaher, SR, Abou Shleib, H, el-Kholy, AG, Madkour, AA, Kaplan, EL, Rheumatic fever prophylaxis using benzathine penicillin G (BPG): two- week versus four-week regimens: comparison of two brands of BPG, Pediatrics, 1996, 97(6, Page 2), 992-995.
- Kim, NM, Freeman, CD, Minocycline for rheumatoid arthritis, Annals of Pharmacotherapy, 1995, 29(2), 186-187.
- Kloppenburg, M, Dijkmans, BA, Breedveld, FC, Antimicrobial therapy for rheumatoid arthritis, Baillieres Clinical Rheumatology, 1995, 9(4), 759-769.
- Kloppenburg, M, Dijkmans, BA, Verweij, CL, Breedveld, FC, Inflammatory and immunological parameters of disease activity in rheumatoid arthritis patients treated with minocycline, Immunopharmacology, 1996, 31(2-3), 163-169.
- Kloppenburg, M, Mattie, H, Douwes, N, Dijkmans, BA, Breedveld, FC, Minocycline in the treatment of rheumatoid arthritis: relationship of serum concentrations to efficacy, Journal of Rheumatology, 1995, 22(4), 611-616.
- Kuznetsova, SM, Petrova, NK, Lecture: Antibiotics in the prevention of rheumatic fever [Russian, Original Title: Antibiotiki v profilaktike revmatizma (lektsiia)], Antibiotiki i Khimioterapiia, 1996, 41(2), 43-51.
- Lai, NS, Lan, JL, Treatment of DMARDs-resistant rheumatoid arthritis with minocycline: a local experience among the Chinese, Rheumatology International, 1998, 17(6), 245-247.
- Langevitz, P, Livneh, A, Bank, I, Pras, M, Minocycline in rheumatoid arthritis, Israel Journal of Medical Sciences, 1996, 32(5), 327-330.
- Lauhio, A, Salo, T, Tjaderhane, L, Lahdevirta, J, Golub, LM, Sorsa, T, Letter: Tetracyclines in treatment of rheumatoid arthritis, The Lancet, 1995, 346(8975), 645-646.
- McKendry, RJ, Is rheumatoid arthritis caused by an infection?, The Lancet, 1995, 345(8961), 1319-1320.
- Meehan, R, Letter: Minocycline in rheumatoid arthritis, Annals of Internal Medicine, 1995, 123(5), 391-392.
- Nordstrom, D, Lindy, O, Lauhio, A, Sorsa, T, Santavirta, S, Konttinen, YT, Anti-collagenolytic mechanism of action of doxycycline treatment in rheumatoid arthritis, Rheumatology International, 1998, 17(5), 175-180.
- O’Dell, JR, Haire, CE, Palmer, W, Drymalski, W, Wees, S, Blakely, K, Churchill, M, Eckhoff, PJ, Weaver, A, Doud, D, Erikson, N, Dietz, F, Olson, R, Maloley, P, Klassen, LW, Moore, GF, Treatment of Early Rheumatoid Arthritis with Minocycline or Placebo: Results of a Randomized, Double- Blind, Placebo- Controlled Trial, Arthritis & Rheumatism, 1997, 40(5), 842-848.
- Panush, RS, Thoburn, R, Should minocycline be used to treat rheumatoid arthritis?, Bulletin on the Rheumatic Diseases, 1996, 45(2), 2-5.
- Patmas, MA, Letter: Minocycline in rheumatoid arthritis, Annals of Internal Medicine, 1995, 123(5), 391-392.
- Paulus, HE, Editorial: Minocycline treatment of rheumatoid arthritis, Annals of Internal Medicine, 1995, 122(2), 147-148.
- Pillemer, SR, Fowler, SE, Tilley, BC, Alarcon, GS, Heyse, SP, Trentham, DE, Neuner, R, Clegg, DO, Leisen, JC, Cooper, SM, Duncan, H, Tuttleman, M, Meaningful improvement criteria sets in a rheumatoid arthritis clinical trial: MIRA Trial Group, Minocycline in Rheumatoid Arthritis, Arthritis & Rheumatism, 1997, 40(3), 419-425.
- Ryan, ME, Greenwald, rheumatoid arthritis, Golub, LM, Potential of tetracyclines to modify cartilage breakdown in osteoarthritis, Current Opinion in Rheumatology, 1996, 8(3), 238-247.
- Sieper, J, Braun, J, Editorial: Treatment of Reactive Arthritis with Antibiotics, British Journal of Rheumatology, 1998, 37(7), 717-720.
- Smith, GN Jr, Yu, LP Jr, Brandt, KD, Capello, WN, Oral administration of doxycycline reduces collagenase and gelatinase activities in extracts of human osteoarthritic cartilage, Journal of Rheumatology, 1998, 25(3), 532-535.
- Tilley, BC, Alarcon, GS, Heyse, SP, Trentham, DE, Neuner, R, Kaplan, DA, Clegg, DO, Leisen, JC, Buckley, L, Cooper, SM, Duncan, H, Pillemer, SR, Tuttleman, M, Fowler, SE, Minocycline in rheumatoid arthritis: A 48-week, double-blind, placebo-controlled trial, MIRA Trial Group, Annals of Internal Medicine, 1995, 122(2), 81-89.
- Trentham, DE, Dynesius-Trentham, rheumatoid arthritis, Antibiotic therapy for rheumatoid arthritis: Scientific and anecdotal appraisals, Rheumatic Diseases Clinics of North America, 1995, 21(3), 817-834.
- Wilson, C, Senior, BW, Tiwana, H, Caparros-Wanderley, W, Ebringer, A, Antibiotic sensitivity and proticine typing of Proteus mirabilis strains associated with rheumatoid arthritis, Rheumatology International, 1998, 17(5), 203-205.
- Yu, LP Jr, Burr, DB, Brandt, KD, O’Connor, BL, Rubinow, A, Albrecht, M, Effects of oral doxycycline administration on histomorphometry and dynamics of subchondral bone in a canine model of osteoarthritis, Journal of Rheumatology, 1996, 23(1), 137-142.
- Ted R. Mikuls, Rheumatoid arthritis incidence: What goes down must go up? Arthritis and Rheumatism, 2010, 62(6), 1565 – 1567,
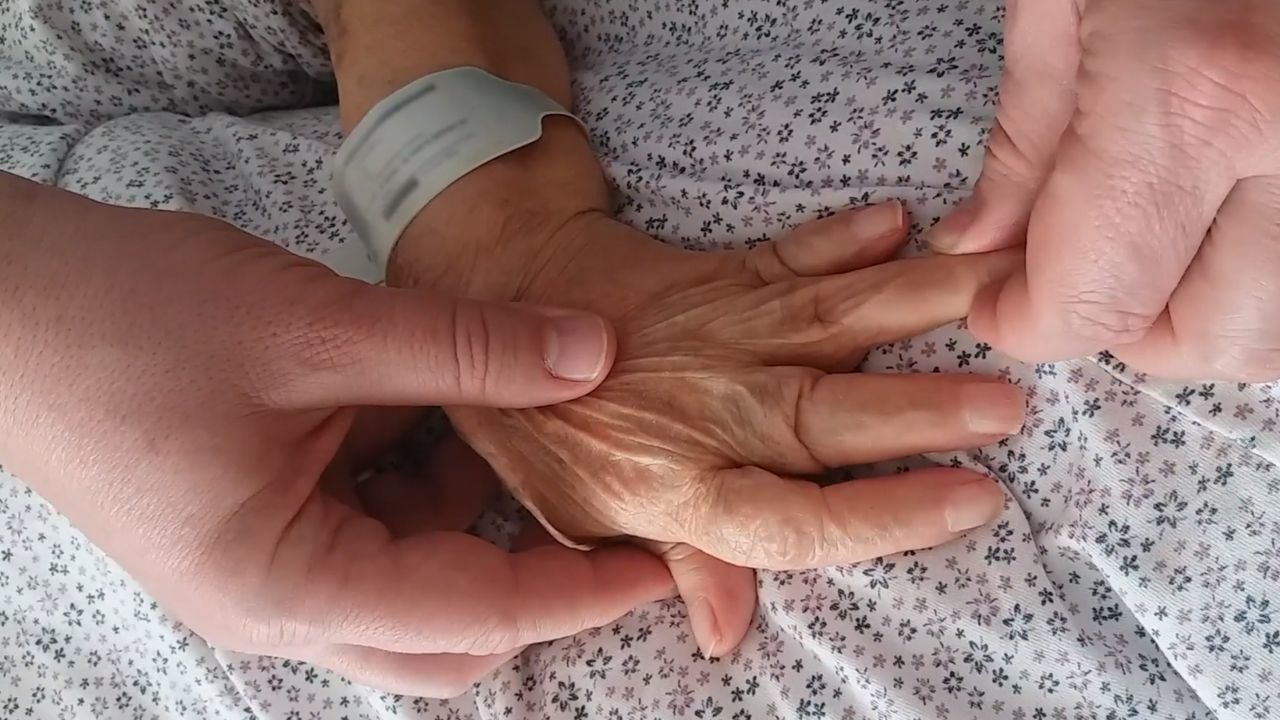
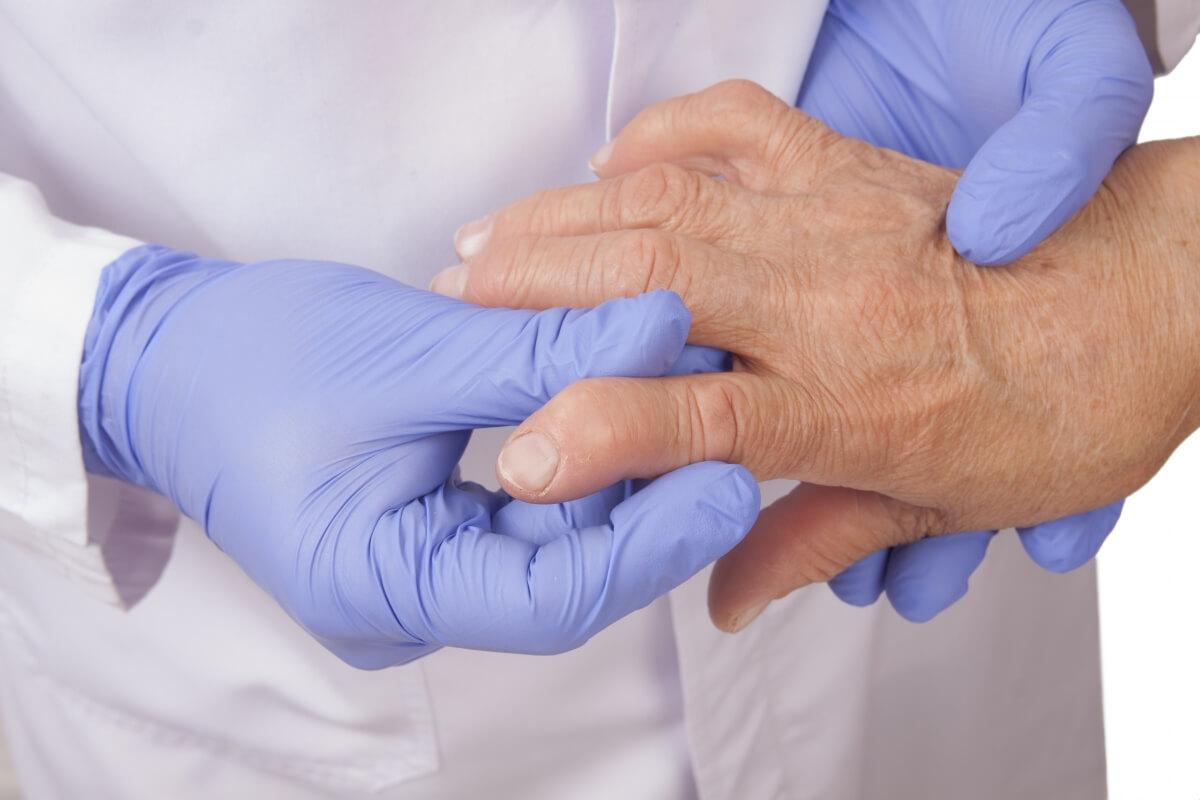
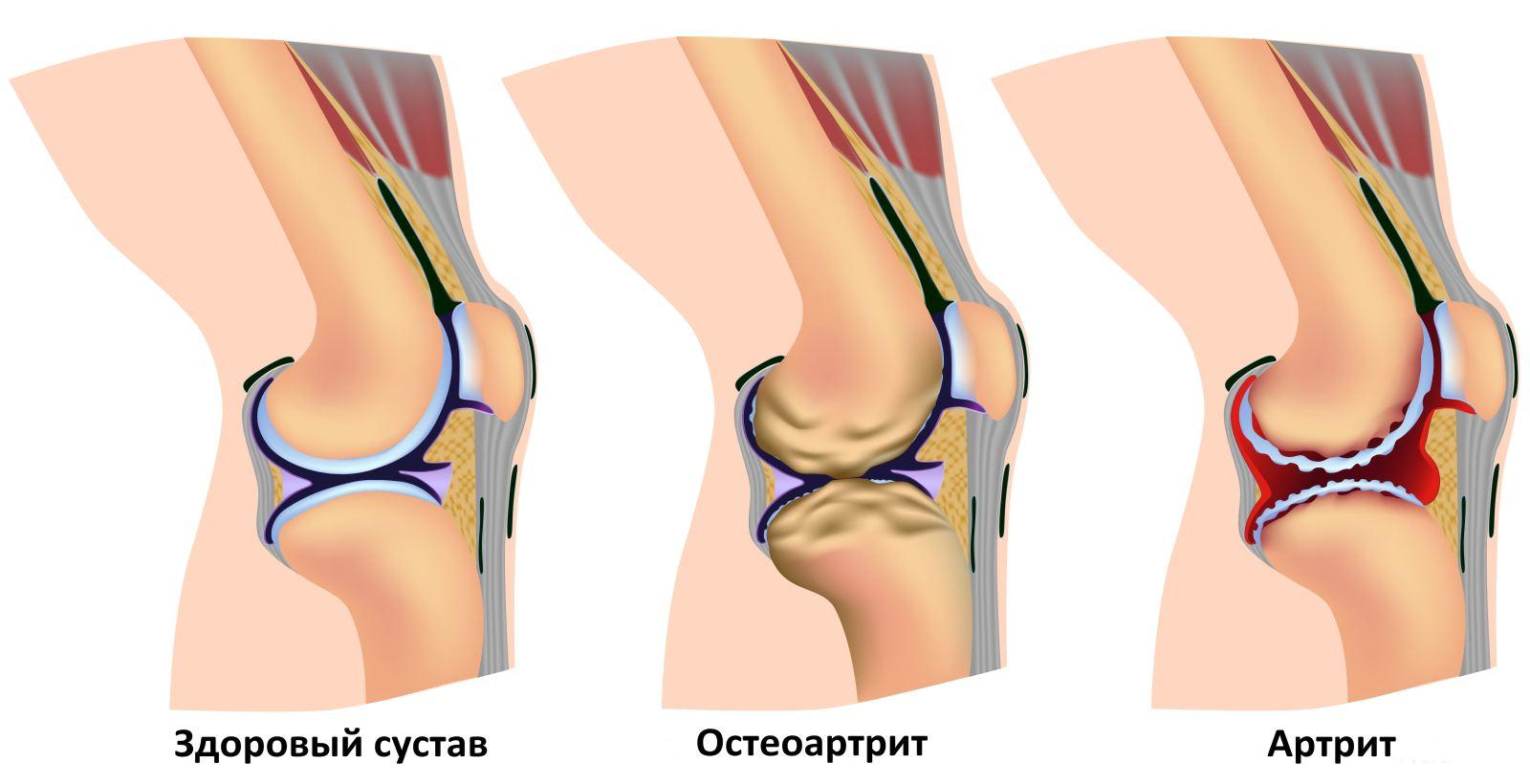

Очень полезная статья для простых людей, таких бы исследований да побольше, чтоб люди могли спасти себя сами а не шли к врачам на операцию как на голгофу.