Когда в матери более, чем один ребёнок, это называется множественной беременностью. Двойни встречаются один раз на 90 родов. Тройни имеют место только 1 раз на 9 000 рождений, а большее количество детей значительно реже.
Автор: Анна Мей Гаскин
Бывает 2 типа двойняшек:
- Идентичные, или монозиготные, происходящие от одного яйца и одного сперматозоида. На раннем периоде развития яйцеклетка делится, образуя два идентичных зародыша. Два ребёнка имеют одинаковые гены, все их характеристики одинаковы и они всегда одного пола. Эти двойняшки часто имеют одну плаценту и один хорион, но иногда и нет. Почти всегда каждый близнец заключен в свой амниотический мешок, моноамниотические близнецы редки.
- Не идентичные, или дизиготные, двойни берут начало от двух яйцеклеток и двух сперматозоидов. Эти дети могут быть одного или разных полов и не обязательно похожи, т.к. они находятся в таком же генетическом отношении, как брат и сестра. Они всегда имеют два водяных мешка, два хориона и две плаценты, но плаценты могут срастись и выглядеть, как одна.
В США около 30% двойняшек идентичные, а остальные не идентичные. Возможность неидентичных двойняшек сильно зависит от различных факторов. Чем старше мать и чем больше детей она имеет, тем больше вероятность неидентичных близнецов. Темнокожие народы чаще рожают неидентичных близнецов, чем белые, а восточные народы реже. Очевидно, вероятность рождения неидентичных близнецов зависит от наследственности, возможно, через мать. Она должна реализовать 2 яйца сразу за один цикл вместо одного, как обычно. В противоположность этому матери всех возрастов и всех рас, независимо от числа детей, имеют идентичных близнецов с одинаковой частотой. Это может быть наследственным фактором, предрасполагающим некоторых людей к рождению идентичных двойняшек, но это не особенно очевидно в наше время, чтобы быть уверенным в этом.
Предродовой уход
Полезно всегда быть готовым к появлению двойняшек у женщин, которые находятся на вашем попечении.
Некоторые признаки, позволяющие ожидать двойню: очень крупный живот, кое-где вдавленный, большое давление возникает раньше обычного, а также большое увеличение в весе. Ещё более показательно, если вы почувствуете 3 или 4 крупные части или прослушаете 2 сердечных тона (хотя это обманчиво и вы не можете твёрдо утверждать или сомневаться в наличии двух сердечных тонов). Даже при прекрасном предродовом уходе, и особенно если двойни преждевременны, они часто не диагностируются до рождения первого ребёнка.
У женщины, беременной двойней, более возможна анемия, т.к. она производит кровь для двух детей и испытывает большую потребность в железе. При двойне также более вероятна токсемия и полигидрамния. Вес набирается больше, чем обычно.
Наиболее общее осложнение, связанное с двойней, — преждевременные схватки. Много раньше, чем обычно, матка наполняется так, как при одном ребёнке, что приводит к схваткам. Часто это начинается с разрыва водяного мешка. Много отдыха в последние 3 месяца беременности уменьшает вероятность преждевременных схваток. Даже при отдыхе вероятно их наступление на 2-3 недели раньше.
Где родить
Когда вы определили, что у женщины будет двойня, вы можете решить, будете ли вы сами принимать роды или лучше это сделать в больнице в зависимости от того, насколько вы подготовлены к этому и насколько преждевременными будут дети, если схватки начались рано. Вероятность 50 на 50, что один из детей будет иметь тазовое предлежание, или (что более редко) находиться в поперечном положении, так что это будет серьёзным решением. По всей вероятности, пройдет всё гладко, но имеется большой риск, и вы должны быть хорошо подготовлены, по крайней мере, хорошо бы присутствие врача.
Предлежания
Предварительно полезно знать предлежания детей. Чтобы получить эту информацию, надо сделать УЗИ. Большинство комбинаций предлежаний легки для рождения. Головное предлежание у обоих детей встречается в 50%.
Течение схваток и родов
Схватки протекают, как и при одном ребёнке, до рождения первого ребёнка. Когда ребёнок вышел, пережмите пуповину, чтобы предотвратить возможное кровотечение от второго ребёнка. Лучше всего, если второй родится примерно через 15 минут после первого ребёнка. Второй ребёнок имеет тенденцию к большему количеству осложнений, чем первый, в предродовой период, и вероятность осложнения для второго ребёнка тем выше, чем дольше он не рождается после первого. Если у двойни одна плацента, она может разделяться после рождения первого ребёнка, что создает опасность для второго. Возможно, но редко, когда два здоровых ребёнка рождаются с интервалом несколько часов и даже дней.
Когда родился первый ребёнок, проверьте предлежание второго ребёнка и насколько он опустился. Если ребёнок в поперечном положении, попытайтесь повернуть его в головное или тазовое предлежание. Если голова или ягодицы достаточно опустились, так что пуповина не выпала, можно проколоть водяной мешок. Чтобы родить второго ребёнка, нужно меньше времени, т.к. шейка матки полностью раскрыта и кости матери уже разошлись. Чаще прослушивайте сердечные тоны ребёнка. Если кажется, что времени проходит слишком много, может быть необходимо вытащить второго ребёнка, введя руку внутрь, взявшись за ступни ребёнка и развернув его тело так, чтобы ступни вышли первыми, медленно вытягивая ребёнка так же, как при тазовом предлежании. Наденьте стерильные перчатки. Когда вы тянете ступни вниз, нужно надавливать сверху живота матери на голову ребёнка. Эту манипуляцию не нужно затягивать и её следует применять только тогда, когда спонтанных родов не происходит 20 минут после первого, или если ребёнок в опасности.
Плацента или плаценты выходят после рождения обоих детей. Т.к. они покрывают больше внутренней поверхности матки, чем плацента одного ребёнка, то больше вероятность осложнений с их отделением (это также обусловливает больше, чем обычно, случаев низко расположенной плаценты и низкую имплантацию двойняшек). Также более обычны последующие кровотечения, т.к. потеря тонуса матки вызывается её большим растяжением.
Некоторые возможные осложнения
Моноамниотические двойняшки. Этот случай, когда только один водяной мешок, встречается редко. Это бывает только с идентичными двойняшками, и это может быть тяжело для детей. При этом более часто происходит смерть плода из-за повреждения пуповины, т.к. две пуповины легко спутываются. Если после рождения первого ребёнка отсутствует второй водяной мешок, надо сразу вытащить второго ребёнка, т.к. возможна асфиксия.
Соединённые двойняшки. Это всегда монозиготные дети и являются результатом неполного разделения эмбриона на два. Это случается очень редко, и они могут быть соединены разными способами. Это может вызвать затяжные схватки и, вероятно, потребуется кесарево сечение.
Застрявшие двойняшки. Это — другая возможная причина непрогрессирующих схваток. Существует несколько способов, которыми двойняшки могут расположиться так, что ни один из них не может выйти. Все они очень редки. Может быть, будет возможность разделить их пальцем или рукой или, может быть, будет необходимо кесарево сечение.
Осложнения беременности
Выкидыш или самопроизвольный аборт. При этом происходит выход содержимого матки до 28 недели беременности. Выкидыш наиболее встречается на ранних стадиях беременности.
Некоторые причины выкидыша:
- дефективные яйцеклетка или сперматозоид;
- неподходящее место имплантации;
- неспособность клеток, составляющих эмбрион, полностью делиться и дифференцироваться;
- неспособность жёлтого тела производить гормоны;
- инфицирование матери (токсоплармия, свинка, малярия и т.д.);
- другие болезни матери (гипертония, гипер- и гипофункция щитовидной железы, авитаминоз, недоедание, диабет и т.д.);
- слабая шейка матки, шейка матки не остаётся закрытой, когда ребёнок начинает давить на неё, и она раскрывается. Слабая шейка матки может быть из-за травмы при первых родах или хирургической операции и может быть (редко) врождённой.
При многих выкидышах причина не устанавливается.
Стадии выкидыша
Выкидыш имеет 3 стадии:
- Когда в первые 12 недель беременности бывают кровянистые выделения. Они могут сопровождаться ощущением менструальных циклов или болями в пояснице. У двух из 10 беременных женщин могут быть кровяные выделения в первые месяцы, но только у одной из них может быть выкидыш. Так что кровяные выделения не означают, что будет выкидыш. Мы всегда рассматриваем любые выделения крови как угрозу выкидыша и рекомендуем матери не носить тяжестей и не вступать в половые связи, пока это не пройдёт.
- Когда выделяется много крови со сгустками и спазмы происходят ритмически, при этом шейка матка раскрывается.
- Когда ребёнок и плацента выходят наружу и матка остаётся пустой.
Ребёнок и плацента обычно выходят вместе до 10-12 недели и после этого разделяются. Выкидыши между 12-14 неделями могут быть неполными, т.е. внутри могут остаться плацента или оболочки.
Необнаруженный аборт. Когда ребёнок сохраняется внутри 2 или более месяца после своей смерти, это называется необнаруженным абортом. Иногда у женщин могут быть кровотечения, спазмы, которые затем проходят, но иногда может и не быть признаков выкидыша. Матка прекращает расти и может стать меньше, все изменения беременности прекращаются. Могут быть коричневые выделения, но это ещё не менструальный цикл. Обычно ребёнок выходит спонтанно.
Привычный аборт. Когда женщина имеет 3 и более выкидышей подряд, это называется привычным абортом. Женщина, у которой было несколько выкидышей без видимой причины, может, наконец, выносить ребёнка до конца. Если выкидыши происходят скоро один за другим, женщине нужно выждать некоторое время перед тем, как вновь забеременеть, поправить своё здоровье и восстановить свою кровь, т.к. вероятна анемия после нескольких прерванных беременностей. Ей следует сохранять спокойствие ума.
Я знала женщину, которая перенесла 8 выкидышей подряд перед тем, как она, наконец, выносила ребёнка. Она не оставляла надежды.
Токсемия. Токсемия — это группа симптомов, которые составляют одно из наиболее общих и наиболее серьёзных осложнений беременности. Причины её достоверно не известны, существует множество теорий на этот счёт. Похоже, что хорошая диета её предотвращает. Большинство из страдающих токсемией — молодые женщины с первой беременностью. Это обычно и при множественной беременности, диабете, полигидрамнии, гипертонии. Обычно, эти симптомы идут на улучшение после родов. Влияние токсемии на ребёнка заключается в том, что плацента не функционирует нормально, что приводит к неразвитости или смерти плода. Т.к. схватки могут быть индуцированы в некоторых случаях раньше срока, то преждевременные роды — другая опасность при токсемии. При токсемии больше, чем обычно, случаев разрыва плаценты, что опасно и для матери, и для ребёнка.
Мы не рекомендуем домашние роды при токсемии.
Кровотечения на последних трёх месяцах. Имеются разные причины, связанные и не связанные с плацентой. Неплацентарное кровотечение может быть вызвано расстройством кровообращения, инфицированием матки и влагалища, полипом или раком шейки матки. Плацентарное кровотечение, которое встречается наиболее часто, вызывается двумя наиболее общими и наиболее серьёзными осложнениями беременности — предлежанием плаценты и преждевременным отслоением плаценты.
Не делайте вагинального и ректального исследования в это время, т.к. это может усилить кровотечение. Нужно обратиться к врачу.
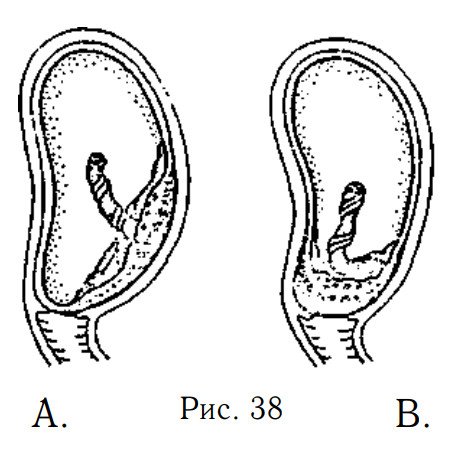
Предлежание плаценты. Плацента при предлежании находится низко в матке (рис. А). Полное предлежание плаценты, когда плацента полностью покрывает шейку матки (рис. В), частичное — когда закрывает часть её, маргинальное — когда она находится близко к шейке матки.
Предлежание плаценты встречается один раз на 200 беременностей. Чаще это бывает у женщин старшего возраста и у уже рожавших. Единственный симптом — болезненные вагинальные кровотечения, которые обычно начинаются после 28 недели. Это происходит, когда нижняя часть матки растягивается, а плацента не может растянуться с ней вместе и поэтому немного отделяется и кровоточит. Кровотечение может не начаться до схваток. Тогда шейка матки раскрывается, но плацента не выходит. Кровотечение обычно не сильное, могут выходить тёмные сгустки крови. Оно обычно прекращается, а затем начинается опять. Когда кровотечение начинается, оно обычно не опасно, но становится опасным при повторении.
Полное предлежание плаценты требует кесарева сечения. Частичное или маргинальное предлежание плаценты может не обнаруживаться до схваток. Во время схваток головка может прижать плаценту к нижней части матки и шейке матки, тем самым предотвратить кровотечение. В этом случае возможны обычные роды.
Предлежание плаценты может диагностироваться ультразвуком, а также вагинальным исследованием. Однако, введение пальца в шейку матки при предлежании плаценты может открыть главные кровяные сосуды и вызвать кровотечение. Так что такое исследование не следует проводить, если нет оборудования для переливания крови и кесарева сечения.
Отделение плаценты. Это — отделение плаценты до рождения ребёнка, встречается так же, как и предлежание плаценты. Обычно это происходит после 23 недели у женщин, которые имеют несколько детей. Отделение плаценты может вызываться токсемией, гипертонией, короткой пуповиной, травмой матери, но обычно несколькими причинами сразу.
Когда отделяется плацента, возникает кровотечение. Оно может быть скрытым, когда кровь собирается в матке и не может вытечь, частично скрытым и когда вся кровь вытекает. Скрытое кровотечение болезненно, т.к. скопившаяся кровь давит на матку. Отделение плаценты характеризуется различными болями, которые могут быть постоянными и сильными, напряжением в животе, твёрдым животом и шоком; даже без вагинального кровотечения. Это — опасное осложнение для матери, т.к. она теряет кровь, и для ребёнка, который подвергается опасности умереть от асфиксии.
Важно вовремя распознать скрытое кровотечение и доставить женщину в больницу. Чтобы спасти ребёнка, может понадобиться кесарево сечение, переливание крови и лечение тромбов — последствий отделения плаценты.
Осложнения схваток
Осложнения до срока родов
Преждевременные схватки. Когда схватки начинаются около 3-х недель до срока родов, они рассматриваются как преждевременные. Они являются наиболее частой причиной смертности новорожденных, и нужно делать всё, чтобы предотвратить их.
Если женщина испытывает ранние схватки, проверьте её раскрытие мягко. Не делайте этого больше, если её схватки прогрессируют. Слишком частые проверки стимулируют схватки.
Если нет кровотечения и раскрытия (или раскрытие очень маленькое 1 см), пусть мать выпьет водки. Алкоголь — это депрессант, он подавляет выработку окситоцина гипофизом и хорошо предотвращает схватки. Женщина должна оставаться в постели в покое и тишине. Если схваток нет в течение 24 часов, она может встать и походить вокруг дома, увеличивая время прогулок по мере того, как будет увеличиваться время без схваток. Не следует проявлять активности, если это усиливает схватки. В этом случае постельный режим несколько недель — единственный способ сохранить ребёнка внутри. Половые сношения усиливают схватки.
Осложнения первой и второй стадий
Выпадение пуповины. При выпадении пуповины смертность детей составляет 50%. К счастью, это встречается не часто. Обычно при выпадении пуповины предлежащая часть плохо пригнана к низу матки. Это иногда случается при полигидрамнии, преждевременной беременности, тазовом предлежании или поперечном положении. Иногда пуповина бывает необычайно длинная.
Что делать. Если пуповина ещё пульсирует, то можно предположить, что ребёнок находится в нормальных условиях. Вам нужно сохранить ребёнка в хороших условиях и сделать роды быстрыми.
- Пусть мать встанет на колени, касаясь грудью пола (рис).
- Введите руку в длинной стерильной перчатке в родовой канал матери и подталкивайте голову (или ягодицы) ребёнка во время схваток.
- Если пуповина наружи, поддерживайте её тёплой, защищая тёплой, сырой стерильной тряпочкой, чтобы не спазмировались сосуды.
- Дайте матери кислород.
- Как можно быстрее доставьте её в больницу.
Если выпадение пуповины произошло в первой стадии, необходимо кесарево сечение, если врач не сможет быстро убрать пуповину. Если выпадение случилось во второй стадии, ребёнок может быть рождён быстро при помощи щипцов, или же, если ребёнок быстро выходит, он можёт родиться без или с эпизиотомой.
Истощение плода. Истощение плода происходит, когда женщине не хватает кислорода и у неё начинается гипоксия. Это вызывается затянувшимися схватками, осложнениями с плацентой или пуповиной, или такими болезнями, как токсемия или диабет матери, или врождёнными дефектами ребёнка. Если во время схваток ребёнку не хватает кислорода, его анальный сфинктер расслабляется и меконий выходит в амниотическую жидкость, делая её коричневой или зеленоватой.
Доставьте мать в больницу возможно быстрее. По дороге дайте ей кислород.
Осложнения третьей стадии
Кровотечения. Иногда мышцы матки могут потерять тонус и не сокращаться достаточно, чтобы пережимать сосуды в месте прикрепления плаценты. По определению, кровотечение в этот период составляет потерю крови в 500 мл за время родов ребёнка и после. Помните, что немного крови может казаться, как «много». Кровотечение часто возникает после родов ребёнка перед выходом плаценты или сразу после этого, но может начаться в течение первого дня после родов.
Большая вероятность кровотечения в следующих случаях:
- Если у женщины ранее были кровотечения.
- Если женщина родила трёх или более детей с небольшими перерывами (эта опасность уменьшается, если женщина приводила себя в порядок после родов упражнениями).
- При двойне и полигидрамнии. Слишком растянутая матка может потерять тонус.
- При анемии.
- Если была потеря крови в начале схваток, как при отделении плаценты и предлежании плаценты.
- При затянувшихся схватках.
- При низко расположенной плаценте.
Если в матке находится оставшаяся часть плаценты или кровяные сгустки, она не может сокращаться настолько эффективно, чтобы пережать кровеносные сосуды в месте присоединения плаценты.
Положите мать на спину. Заставьте матку сократиться с помощью массажа. Матка имеет удивительную способность реагировать на стимулирующие прикосновения. Массируйте с необходимой силой, вызывая сокращения.
Неотделение плаценты. Если плацента не выходит 1 час после родов ребёнка и матка остаётся твёрдой, проконсультируйтесь с врачом, нужно ли мать везти в больницу.
Если есть сильное кровотечение, доставьте мать в больницу. Иногда необходимо удалять плаценту руками, при этом пользуются резиновыми длинными перчатками.
Инверсия матки. Это происходит очень редко (один раз на 15000 родов). Инверсия может быть частичной и полной (матка видна снаружи промежности), у матери может быть шок или кровотечение.
Наденьте длинную стерильную перчатку. Немедленно вправьте матку в нужное положение, другой рукой давя на живот в противоположном направлении, чтобы заставить выровненную матку сокращаться.
Шок. Шок может быть результатом кровотечения, дегидратации, анемии или страха.
Симптомы шока:
- Пульс менее 90.
- Низкое давление (ниже 100).
- Бледная кожа, холодный пот.
- Низкая температура тела.
Доставьте мать в больницу. По пути давайте ей пить, если она в состоянии это делать. Поднимите ножки её кровати так, чтобы кровь под действием силы тяжести притекала к сердцу, дайте ей кислород.